Mesure de l’hystérèse cornéenne
Alors que de nombreux instruments permettent d’étudier les propriétés géométriques et optiques (topographie cornéenne) ou histo-morphologiques (étude en microscopie confocale), l’estimation des propriétés biomécaniques de la cornée fut longtemps cantonnée à la recherche jusqu’à l’introduction de l’Ocular Response Analyzer® (généralement appelé instrument « ORA », et conçu par la société Reichert, Buffalo, NY). Cet instrument fournit au clinicien une estimation non invasive de la résistance cornéenne, quantifiée par une mesure de l’hystérèse cornéennne (« corneal hysteresis » ou CH). Par ailleurs, l’insrument ORA utilise la valeur de l’hystérèse cornéenne pour augmenter la précision de la mesure de la pression intra-oculaire, et procure une aide au suivi du glaucome. L’ORA utilise une technique de projection de jet d’air sur la cornée, dont il enregistre la déformation consécutive à la pression exercée par le jet sur le dôme cornéen.
La mesure objective de l’état biomécanique préopératoire permet d’accroître la sensibilité de la détection des cornées « à risque biomécanique »: ce sont les cornées qui sont à risque de développer une ectasie après LASIK.
Ainsi, l’application clinique principale de la mesure de l’hystérèse cornéenne avec l’instrument ORA est la détection de cornées à risque biomécanique dans le cadre de la chirurgie réfractive cornéenne.
Nous avons été les premiers en France à utiliser l’Ocular Response Analyzer (dès fin 2005) dans des contextes cliniques variés et pour le bilan pré opératoire en chirurgie réfractive. La mesure de la résistance cornéenne avec cet instrument est systématique dans ma pratique de la chirurgie réfractive, dont j’utilise la nouvelle version (ORA II), dont la Fondation Rothschild a été équipée de manière pionnière en 2011.
Qu’est-ce que l’Hystérèse cornéenne?
L’hystérèse (hysteresis) a été décrit par Sir James Alfred Ewing en 1890 . L’hystérèse est une propriété présente chez certains systèmes physiques caractérisée par le caractère différé dans le temps de la réponse à de une force qui leur est appliquée. Ces systèmes réagissent « doucement » et ne reviennent pas instantanément à leur forme d’origine car ils absorbent une partie de l’énergie mécanique incidente qu’ils dissipent sous une autre forme (chaleur). Les systèmes visqueux possèdent une hystérèse élevée.
La force exercée par la projection d’un jet d’air correspond à un stress mécanique pour la cornée (l’effet mécanique du jet d’air pulsé st équivalent à une force exercée sur l’ensemble de la surface offerte par le mur cornéen ). Le recueil des données relatives à la « gestion » de ce stress mécanique par la cornée renseigne sur ses propriétés biomécaniques.
Le comportement mécanique du tissu cornéen répond aux lois de la physique et peut être modélisé comme un système au comportement visco-élastique. L’élasticité et la viscosité confèrent au tissu cornéen deux caractéristiques comportementales distinctes :
-comportement élastique ; un système parfaitement élastique peut stocker de l’énergie avant de la restituer quasi intégralement. Un ressort métallique est un exemple de système élastique. Après compression (même prolongée), l’énergie est stockée (déformations moléculaires réversibles) puis restituée de manière quasi instantanée. Dans certaines conditions de tension, un système élastique a tendance à présenter des oscillations .lors de la restitution de l’énergie.
-comportement visqueux ; un système visqueux oppose une résistance qui s’accroît de façon non proportionnelle à l’intensité force de déformation exercée. Il existe une dissipation de l’énergie mécanique incidente (sous forme d’énergie thermique), qui explique un retour différé à l’état d’équilibre d’origine.
Principes de fonctionnement de l’Ocular Response Analyzer
L’instrument émet un jet d’air calibré continu dirigé vers le dôme cornéen. Cette pression augmente par sommation au cours du temps et exerce une force d’intensité croissante en chaque point de la surface cornéenne exposée au flux d’air. Cette force va entraîner une déformation de la cornée.
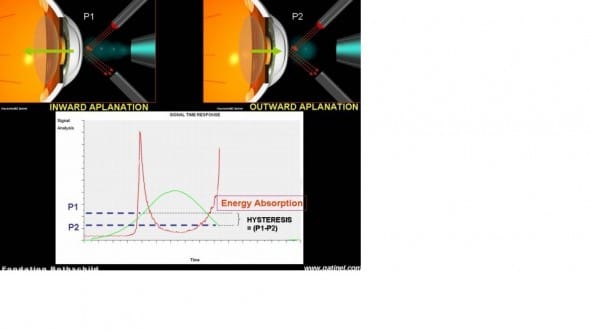
La pression exercée par le flux d’air est monitorée à de très brefs intervalles de temps (millisecondes) par l’instrument tout au long de l’examen. L’aplanation est détectée grâce à la mesure de l’intensité de lumière infra-rouge réfléchie par la cornée. Cette lumière est émise selon une incidence oblique, et sa réflexion (également oblique dans une direction opposée) vers un capteur photosensible est d’autant plus importante que la courbure cornéenne est faible. L’aplanation correspond à un pic d’intensité lumineuse réfléchie, car cet à cet instant la surface cornéenne agit un peu comme un miroir plan. La pression à l’aplanation correspond à la pression mesurée lors du pic infrarouge.
L’originalité de l’Ocular Analyzer réside dans sa capacité à effectuer lors d’un simple examen non pas une mais deux mesures d’aplanation consécutives : la première lors de la déformation cornéenne initiale consécutive à l’augmentation de pression, la seconde au moment ou la cornée retourne vers son état de forme initial. Au moment de l’aplanation, la cornée agit comme un miroir plan et réfléchit de façon maximale le faisceau infrarouge.

Lors de la détection de la première aplanation (premier pic infra rouge), l’émission du jet d’air est brusquement interrompue. La pression de l’air exercée sur le mur cornéen ne chute toutefois pas immédiatement, mais continue d’augmenter par inertie pendant quelques millisecondes, avant d’atteindre un maximum, puis décroître progressivement vers l’état initial d’équilibre. L’allure de la courbe de pression obtenue tout au long de l’examen est d’allure gaussienne (elle épouse un peu l’allure d’une « cloche »).
La hauteur de cette courbe en cloche est proportionnelle à la valeur de pression intraoculaire: en effet, rappelons que le flux d’air n’est interrompu par l’instrument qu’au moment où survient la première aplanation. Plus la pression intra oculaire est élevée, plus la pression d’air équivalente à fournir au voisinage de la cornée est importante pour obtenir la première aplanation. A cet instant, la partie ascendante de la courbe de pression et la hauteur de la « cloche » seront d’autant plus élevée que la pression intraoculaire est élevée.
Après la première aplanation, le dôme cornéen subit pendant quelques instant une pression supérieure à la pression intraoculaire, et le profil cornéen central devient légèrement concave en avant. La proportion de lumière infrarouge décroît alors brutalement. La seconde aplanation survient lors de la décroissance pressionnelle et est détectée grâce au second pic de lumière infrarouge réfléchi. L’aspect des signaux renseigne également sur le comportement de la cornée pendant l’aplanation aller et l’aplanation retour.
La valeur de l’hystérèse cornéenne (CH) est égale à la différence de pression entre la première et la seconde aplanation. Les valeurs « normales » de l’hystérèse sont comprises entre 8.5 mmHg (cornées les plus fragiles) et 15 mmHg (cornées les moins fragiles). Une valeur réduite d’hystérèse est observée dans certaines affections cornéennes comme le kératocône, ou la dystrophie de Fuchs (cornea guttata). Même si l’épaisseur de la cornée et la presssion intra oculaire semblent influer sur la valeur de l’hystérèse (CH), le chiffre possède une valeur intrinsèque. En cas de cornée d’épaisseur normale, une hystérèse réduite (ex: CH= 8 mmHg ou moins doit inciter à la prudence, et à une inspection soigneuse de la topographie cornéenne à la recherche de signes de kératocône infra clinique (kératocône fruste)

Laisser un commentaire