Aberrométrie de l’oeil sain
Aberrométrie de l’oeil humain
L’aberrométrie permet l’étude détaillée de la qualité optique de l’oeil humain; elle permet d’élucider de nombreux symptômes visuels (halos, vision dédoublée d’un oeil, etc.). L’aberométrie explore l’étape optique de la vision (il est conseillé au lecteur non spécialisé de consulter la page d’introduction consacrée à « oeil et optique »)
Aberrométrie et oeil normal: généralités
La réalisation de l’examen aberrométrique sur des yeux normaux permet de se faire une idée du type et du taux d’aberrations optiques de haut degré couramment rencontrés en pratique clinique. En aberrométrie humaine, il est important de se référer à des normes établies pour apprécier l’importance d’anomalies optiques et leur retentissement sur la qualité optique de l’œil humain. Même s’il est possible de dégager certaines tendances, il convient de souligner quelques points d’importance:
– la présentation du taux et du type des aberrations optiques mesurées dépend de l’instrument utilisé: par exemple, des conventions de signe (positif /négatif) peuvent différer d’un aberromètre à l’autre. Les aberrations de haut degré peuvent être présentées en sous-groupes particuliers (ex : « coma like ») ou présentées terme par terme (chaque terme correspondant à un polynôme deZernike : Z(3,1), Z (3,-1), etc.)
– le taux (et le type) des aberrations optiques varie fortement avec le diamètre de la pupille irienne (diamètre pupillaire). Toute comparaison entre différents yeux, ou bien dans le temps pour un même oeil doivent tenir compte de ceci, et idéalement être accomplies pour un même diamètre de pupille (ex: 6 mm).
– le taux d’aberrations optiques tend à augmenter légèrement avec l’âge (altération progressive des propriétés optiques du cristallin)
Nonobstant ces difficultés pratiques, l’aberrométrie soulève certaines difficultés intrinsèques, qui limitent la diffusion de cette technologie dans la communauté ophtalmologique. Il serait pourtant regrettable pour un praticien investi dans la correction des défauts optiques de l’oeil humain de ne pas profiter de la finesse d’analyse qu’offre l’aberrométrie. La chirurgie réfractive bénéficie de l’apport de l’aberrométrie, car celle-ci permet d’établir des profils de traitements personnalisés pour le LASIK et la PKR. L’aberrométrie est également utile pour objectiver certains symptômes visuels, qui peuvent survenir spontanément ou après chirurgie réfractive (vision dédoublée: diplopie, halos, etc.)
Cette page concerne l’étude aberrométrique détaillée d’un œil « sain », effectuée grâce à une mesure par le topographe OPD SCAN 3 (Nidek), qui est l’instrument le plus récent et le plus complet pour l’étude approfondie de la qualité optique de l’œil humain. Il bénéficie du retour d’expérience acquis avec générations précédentes de cet instrument (OPD SCAN I et II). L’OPD SCAN 3 est un topographe aberromètre. L’adjonction d’un topographe sur le module aberrométrique permet l’étude spécifique de la cornée, et d’en mesurer l’effet spécifique sur la qualité optique de l’œil. En effet, la surface antérieure de la cornée est la surface optique qui détermine le plus la qualité optique de l’œil.
En premier lieu, il convient de revenir sur l’influence du diamètre de la pupille sur l’analyse aberrométrique. De fait, le diamètre pupillaire conditionne le nombre de rayons lumineux qui seront admis à rencontrer le tissu rétinien (autrement dit, la pupille délimite la surface du front d’onde oculaire). Les rayons lumineux qui sont réfractés par les portions plus périphériques de la cornée et du cristallin (à distance de l’axe optique) sont en général moins « bien focalisés ». C’est pour cela que la qualité visuelle dans à se dégrader avec la dilatation de la pupille.
Carte de pupillométrie
Voici une carte pupillométrique établie avec l’OPD SCAN 3. Elle montre en surimpression les limites de la pupille irienne en conditions mésopiques (ambiance lumineuse de la pièce, qui a intérêt à être sombre) et photopiques (obtenues lors de l’illumination du disque de Placido nécessaire pour établir la carte topographique cornéenne). Le centre de la pupille varie souvent avec la dilatation (dilatation non concentrique). Le centre de la pupille n’est pas superposé avec le vertex cornéen, qui est l’image dans le plan cornéen du reflet du centre des disques de Placido (coaxial avec la caméra qui enregistre les images). La cornée et la pupille ne sont pas concentriques, ni forcément coplanaires. Ceci résulte en l’existence d’un angle non nul entre l’axe pupillaire et l’axe visuel (appelé angle Lambda ou angle Kappa selon les nomenclatures).
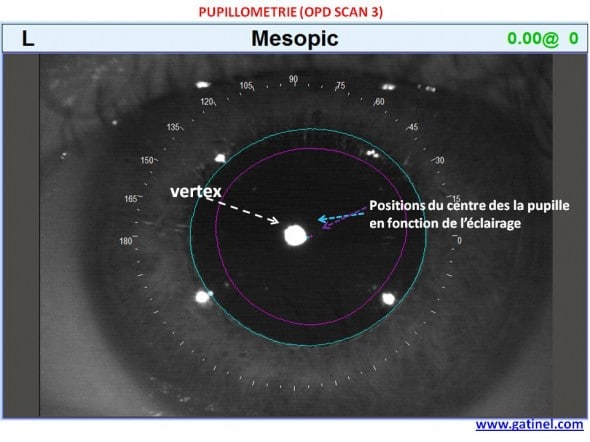
Pupillométrie (recueil des dimensions de la pupille irienne en fonction des conditions d’éclairement). Noter l’espace entre le vertex et les positions respectives du centre de la pupille en condition mésopique (correspondant à la prise du cliché) et photopique. La distance du centre de la pupille avec le vertex peut être mesurée avec précision.
L’acquisition des données propres au jeu pupillaire est accomplie de manière conjointe avec les données topographiques:
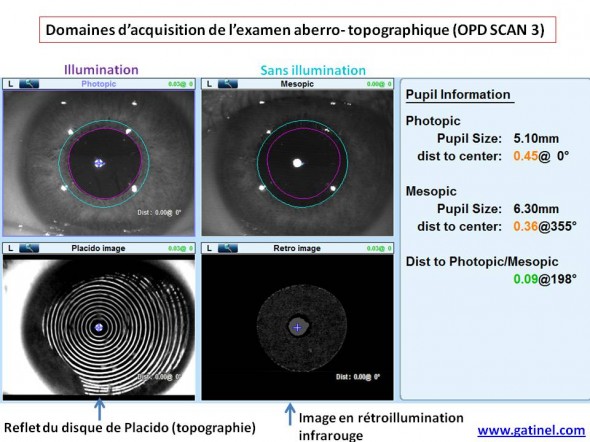
L’OPD SCAN 3 est un topographe combiné à un aberromètre. Les domaines pupillaires sont référencés vis à vis du vertex, qui est le centre de l’image réfléchie par la cornée du disque de Placido. Quand le disque de Placido est éteint, la pupille se dilate (conditions mésopiques). Elle se constricte avec l’illumination du disque de Placido, qui est effectuée pour en capturée l’image du reflet cornéen (en bas à gauche). C’est de cette image que seront calculées toutes les données topograhiques. Cependant, les données plus fonctionnelles (front d’onde cornéen) sont calculés sur un diamètre plus restreint, superposable au domaine de recueil des données optiques.
Si l’on souhaitait formuler de manière simple ce qu’apporte l’étude aberrométrique à l’analyse des propriétés réfractives de l’oeil humain, on pourrait simplement expliquer que l’aberrométrie révèle les variations de la réfraction en différents points de la surface pupillaire.
Variations locales de la réfraction
Imaginons une situation éminemment théorique où un oeil optiquement parfait serait mesuré avec l’OPD SCAN 3. La carte OPD, qui représente les fluctuations locales de la puissance réfractive de l’œil dans l’aire pupillaire serait celle-ci :
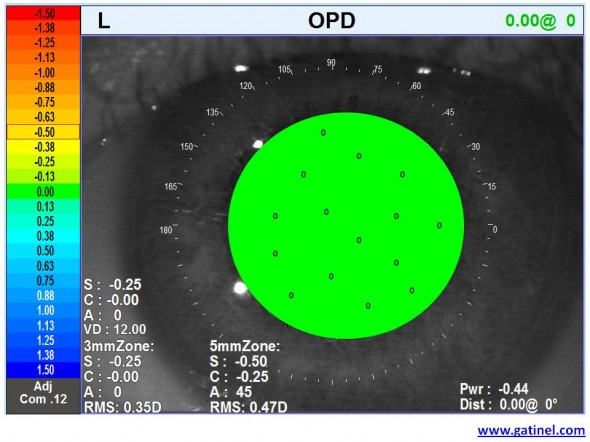
Cette carte dite OPD (Optical Path Difference soit « Différence de Chemin Optique) serait celle d’un oeil optiquement parfait. En tous les points de la surface pupillaire, tous les rayons incidents focalisent parfaitement sur la partie centrale de la rétine (fovéa). Il n’y a donc aucune erreur de vergence : la réfraction (qui est une mesure de la correction optique nécessaire pour obtenir la meilleure qualité optique) est ici de 0 D, en tout point. Il n’y a pas de différence de chemin optique pour les ondes lumineuses incidentes.
Il existe toutefois une proportion non négligeable de la population qui a besoin d’une correction optique pour bien voir de loin (cette proportion s’accroit au fil du temps, en raison de l’augmentation de la prévalence de la myopie, et du vieillissement de la population). Prenons le cas d’un myope de -1.50D. Si l’oeil de ce patient ne présentait que ce défaut optique (myopie), l’erreur de vergence serait constante en tout point de l’aire pupillaire (tous les rayons collectés focalisent en avant de la rétine, avec une vergence de -1.50 D). Cet œil (là aussi théorique) aurait une carte OPD identique à celle-ci :
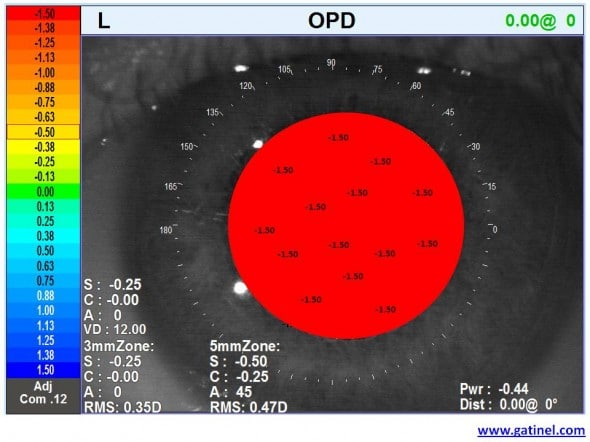
La carte OPD d’un oeil qui ne serait « que » myope (-1.50 D) serait identique à celle-ci. En tous les points, la vergence est constante et égale à -1.50 D.
Tous les yeux humains « normaux » présentent un taux non nul d’aberrations optiques dites de « haut degré » (la définition de la normalité recoupe les yeux qui atteignent une acuité visuelle d’au moins 10/10 avec une éventuelle correction optique des aberrations dites de « bas degré » : myopie, astigmatisme, ou hypermétropie).
Voici une carte OPD obtenue sur un œil « normal », non myope (emmétrope):
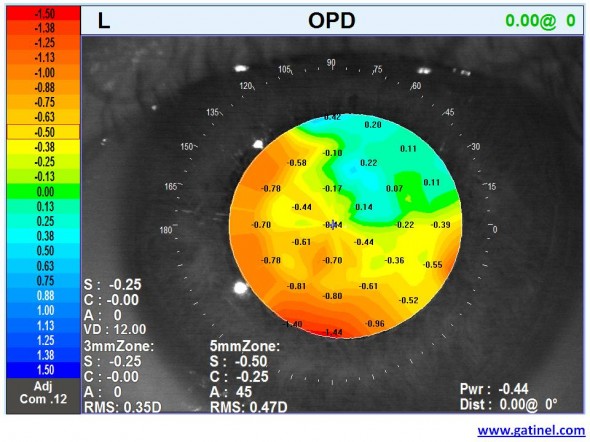
Carte OPD d’un œil « normal ». L’erreur de vergence varie d’un point à l’autre de la pupille (certaines valeurs chiffrées en dioptries sont rapportées ici). Toutefois, ces erreurs sont de faible magnitude; elles sont comprise entre +0.50 D et – 1 D environ. Ce sont les aberrations de haut degré qui sont responsables de ces légères fluctuations; elle résultent en l’absence de focalisation « parfaite » de tous les rayons en un même point. Ainsi, la carte OPD permet de comprendre en matière de réfraction l’effet des aberrations optiques de haut degré. Les verres de lunettes permettent de corriger une erreur de vergence « moyenne ». Ils ne permettent pas de corriger les variations locales.
Malgré le fait que ce patient soit emmétrope (absence de correction optique), l’instrument rapporte une réfraction « moyenne » calculée de -0.25 D. Cette réfraction est proche du « bruit de fond » (marge d’erreur des mesures), et possiblement liée à une légère accommodation de l’œil du patient pendant la mesure. Il est possible d’établir la carte OPD pour les aberrations de haut degré seules :
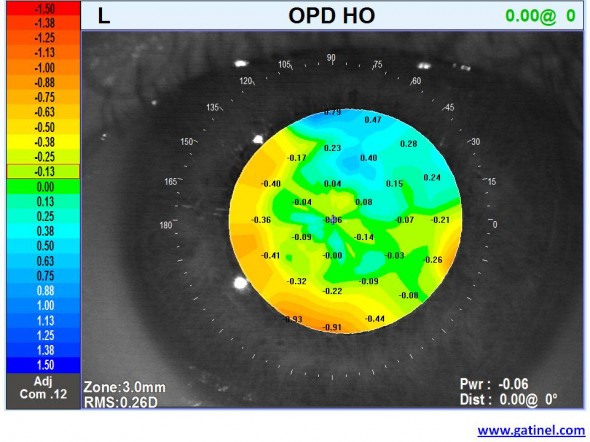
Carte OPD avec option « HO » (High Order). Le logiciel « soustrait » l’effet d’une éventuelle erreur myopique, hypermétropique, ou astigmatique régulière sur les variations chiffrées de vergence (dans ce cas précis, -0.25 D). L’amplitude maximale des variations résiduelles de vergence est de 1.50 D environ. On remarque que les erreurs locales de vergence augmentent à mesure que l’on se rapproche des bords de la pupille.
Cartes d’aberrations de haut degré
La carte des aberrations optiques de haut degré peuvent être établies pour l’œil entier (cornée + cristallin), ou la cornée antérieure seule (grâce à la mesure topographique), pour un diamètre pupillaire donné. Par soustraction entre ces jeux d’aberrations, on obtient alors le relevé des aberrations internes (effets conjugués de la face postérieure de la cornée et du cristallin). Ces cartes correspondent à la représentation d’un déphasage optique (différence de chemin optique) et sont légendées en microns. Le taux des aberrations présents au sein de chaque déphasage est mentionné sous chaque carte de front d’onde.
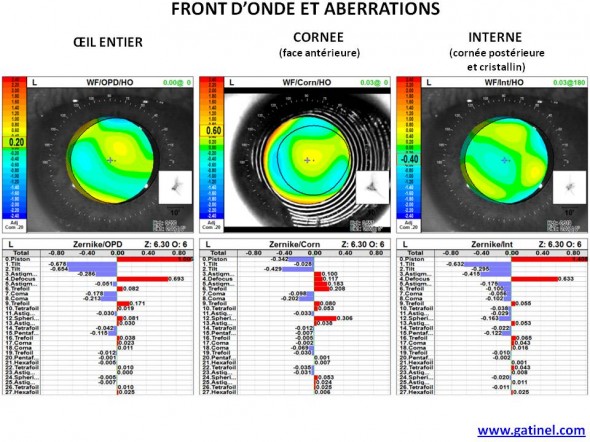
Cartes de front d’onde oculaire total (oeil entier), cornéen et interne. Le diamètre pupillaire pour lequel ces mesures ont été faites est de 6.3 mm. Il s’agit du diamètre pupillaire « mésopique ». Il correspond à des conditions de vision en faible luminosité. Les aberrations de bas et haut degré sont listées: les aberrations de haut degré concernent les lignes dont le numéro est supérieur ou égal à 6.
Le taux des aberrations de haut degré est inférieur à 0.3 microns pour ce diamètre pupillaire (6.3 mm), et ce pour chacun des termes mesurés.
Ceci correspond à un critère de « normalité », pour un diamètre d’analyse de 6 mm, il est rare que le taux d’une aberration optique de haut degré soit supérieur à +/-0.3 microns. Ce taux est appelé taux « RMS » pour « Root Mean Square ». Il ne faut pas confondre le taux d’une aberration donnée et le taux d’un groupe d’aberration (ex: RMS global des aberrations optiques de haut degré). Le taux RMS global des aberrations optiques de haut degré pour un œil « normal » est généralement compris entre 0.150 et 0.500 microns pour un diamètre d’analyse de 6 mm.
Les cartes de front d’onde et d’aberrations de l’oeil mesuré peuvent être re calculées pour une zone de 6 mm:
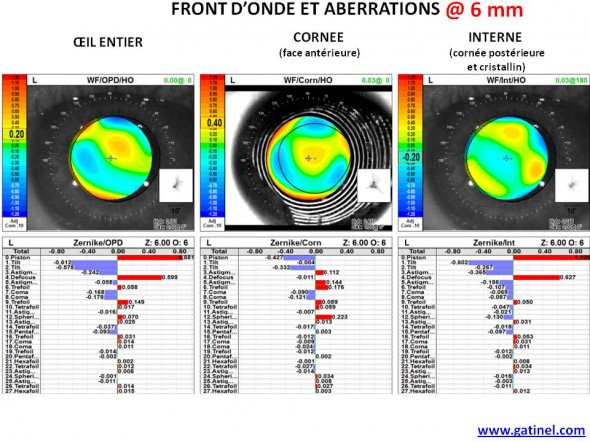
Front d’onde oculaire total, cornéen et interne pour un diamètre d’analyse de 6 mm. Aucune des aberrations (les déphasages du front d’onde ont été décomposés en polynômes de Zernike) n’est supérieur à 0.3 microns pour ce diamètre.
On constate à l’inspection des chiffres (taux RMS) que les aberrations du front d’onde oculaire de l’œil entier sont moins prononcées que les aberrations cornéennes. Ceci traduit un effet compensateur des « dioptres oculaires internes » (face postérieure de la cornée, cristallin). Cette compensation est particulièrement fréquente pour l’aberration sphérique (aberration listée à la ligne 12, et correspondant au polynôme de Zernike Z (4,0) ). L’aberration sphérique cornéenne est généralement pondérée par un coefficient proche de +0.2 microns (à 6 mm), alors que le taux d’aberration sphérique de l’œil entier est moindre (proche de +0.1 microns).
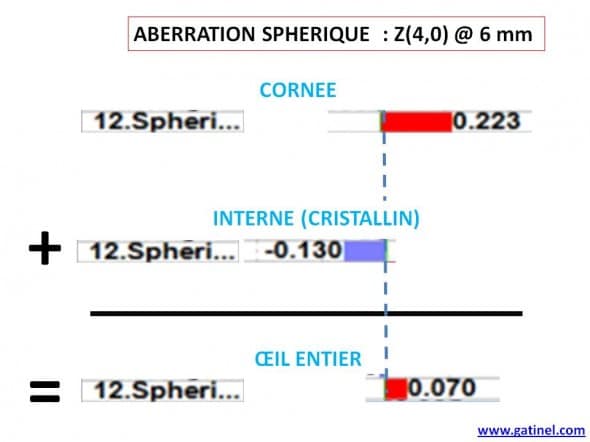
Comparaison entre le taux d’aberration sphérique oculaire total, cornéen (face antérieure) et interne. Le cristallin induit une aberration sphérique négative, qui compense partiellement l’aberration sphérique positive cornéenne (diamètre de mesure : 6 mm). L’aberration sphérique résultante est de +0.070 microns.
Grâce à la mesure du front d’onde, il est possible de calculer l’image d’un point source. Plus le taux d’aberration augmente, et plus l’image de ce point s’éloigne d’une géométrie ponctuelle: ceci peut s’écrire comme une réduction du stigmatisme (le stigmatisme est une propriété qui fait qu’un système dit stigmatique forme d’un point source une image ponctuelle). En l’absence d’aberration optique (« œil parfait »), l’image d’un point source infinitésimal ne serait cependant pas un point également infinitésimal en raison de la diffraction. Les effets de la diffraction seraient d’autant moins prononcées que la pupille serait dilatée; ainsi, un œil théoriquement dépourvu d’aberrations optiques serait d’autant plus « stigmatique » que sa pupille serait dilatée.
En pratique clinique, on observe toujours la tendance inverse : plus la pupille se dilate, et plus la qualité optique de l’œil humain se dégrade: c’est vrai en présence d’aberrations de bas degré (myopie, astigmatisme, etc.) non corrigées. Ceci est également vrai quand on corrige au mieux avec des lunettes l’œil examiné. Ceci est lié à l’effet des aberrations optiques de haut degré.
Cartes de Point Spread Function
A partir de la mesure des aberrations du front d’onde oculaire (œil entier), pour un diamètre pupillaire donné (ex : 6 mm), on peut donc calculer la répartition lumineuse au foyer formé par le couple « cornée+ cristallin » pour les seules aberrations de haut degré, appelée PSF pour « Point Spread Function » (l’équivalent français de FEP- pour Fonction d’Etalement du Point- est moins usité).

Point Spread Function, ou représentation de l’image formée par l’oeil (corrigé pour la myopie) d’un point source infinitésimal, pour un diamètre de pupille égal à 6 mm. L’étalement oblique de la lumière est du aux aberrations de haut degré (aberrations de type coma, trefoil, sphérique, etc.). En bas à droite, est représenté la lettre E qui correspondrait en terme de dimensions à la projection rétinienne parfaite d’une lettre dont la taille correspond à une résolution de 10/10 (la distance angulaire entre les barres du E est de une minute d’arc).
Une autre manière d’apprécier les dimensions de cette PSF est de la comparer à celle d’un œil dépourvu d’aberrations optiques (dont la qualité optique serait « limitée par la diffraction »):

PSF pour un oeil « optiquement parfait ». L’étalement de la lumière est lié à la seule et incontournable diffraction
Dans ces conditions, l’acuité visuelle de l’œil est limitée à environ 20/10, quel que soit l’angle de résolution minimal (MAR). Ceci est lié à la limite d’échantillonnage du signal imposée par la « résolution » rétinienne (liée à la dimension finie des photorécepteurs rétiniens).
Une autre manière d’apprécier l’éventuel retentissement visuel de la PSF du patient est de la rapporter aux dimensions des photorécepteurs de la fovéa :
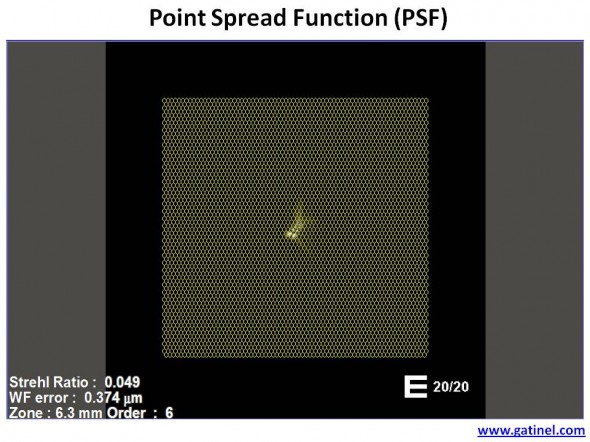
PSF rapportée aux éléments photorécepteurs de la rétine centrale (fovéa). Les dimensions des cônes de la fovéa est proche de 2 microns.
L’inspection de la PSF permet de présager d’éventuels symptômes visuels comme la perception de halos, ou d’images fantômes. Pour cet œil, il est possible de prédire la possibilité d’images dédoublées, perçues dans une direction légèrement oblique. Il est important de réaliser que la PSF montrée sur la carte est « orientée » de façon à épouser la direction selon laquelle elle serait vue (l’image rétinienne est inversée, le « cerveau » rétablit une orientation conforme à celle de la scène visualisée; c’est l’astronome Képler qui le premier démontra ce fait).
Carte d’acuité visuelle simulée
La réalisation d’une carte d’acuité visuelle simulée peut être effectuée par une technique dite de convolution. Chaque point d’une image de référence est « convolué » avec la PSF du patient. Dans le cas présent, et pour le diamètre pupillaire mésopique (6.3 mm), on obtient la carte suivante:
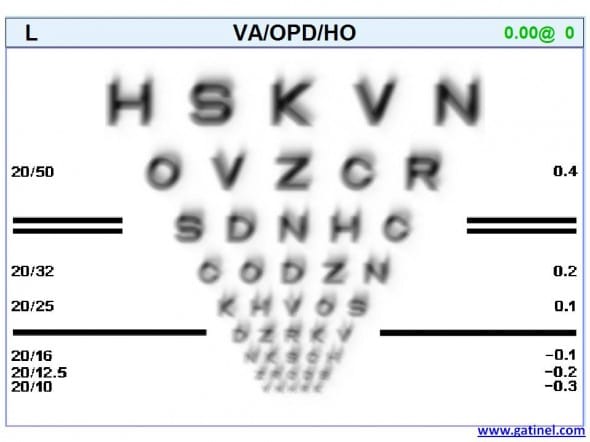
Acuité visuelle (Visual Acuity : VA) simulée. Cette image représente une image rétinienne théorique: c’est l’image qui serait projetée sur la rétine de l’oeil étudié (à l’orientation près), et pour le diamètre pupillaire étudié. L’acuité visuelle correspondante (résolution) est à gauche en notation Snellen (notation anglosaxone), et à droite en logMAR. On note un léger effet de « dédoublement » des images; il peut être confronté à la symptomatologie visuelle du patient. Rappelons que cette image n’est qu’une simulation et ne tient pas compte des phénomènes neuro cognitifs (transfert et interprétation de l’image par les voies visuelles).

Il faut préférentiellement se fonder sur des études statistiques réalisées sur des échantillons significatifs mesurés de préférence avec le même aberromètre, ou extrapoler le calcul du HO- RMS au noveau diamètre pupillaire mais ceci est complexe car les variations sont exponentielles (et proportionnelles au degré de l’aberration de haut degré considérée!): on peut partir d’un RMS <0.5 micron pour un diamètre de 6 mm et un degré d'aberration 3: ce seuil de 0.5 micron est à moduler avec le cube de l'augmentation ou la réduction du diamètre de la pupille (pour une pupille de 3 mm, il faut théoriquement abaisser le seuil à 0.5/27 soit 0.017 micron).
vous avez dis que pour un diamètre pupillaire 6.3mm d’un oeil normal le RMS est inferieur à 0.3micron. Comment on peut connaitre les RMS des yeux normaux pour des diamètres différents de la pupille (3mm, 4mm, 5,..)