Effet biomécanique du crosslinking in vivo
Le durcissement cornéen supposément induit par le crosslinking est-il mesurable ?
Les mesures biomécaniques comparatives effectuées avant et après crosslinking (CXL) sur des yeux atteints de kératocône ne mettent pas en évidence de différence significative pour les paramètres étudiés. Les partisans du CXL considèrent que l’effet existe bien, mais n’est pas mesuré par les instruments utilisés. Cette explication est-elle recevable?
Le cas du CXL est un cas d’école de biais d’interprétation et de biais de confirmation en médecine. Tout se passe comme si la communauté ophtalmologique (à l’exception de rares esprits critiques) partait du principe que le CXL devait forcément fonctionner et durcir le stroma cornéen, et que les échecs rencontrés pour mettre en évidence ce durcissement in vivo étaient liés non pas à l’absence effective de celui-ci, mais une défaillance des instruments censés mettre en évidence ce durcissement. Ceci peut paraître surprenant au lecteur non spécialiste… et pourtant, les faits et les résultats des publications parlent d’eux-mêmes. Ils sont simplement mal interprétés, car de nombreux intérêts convergent pour faire du CXL une technique « efficace ». Les arguments développés ici sont repris dans une publication récente (en anglais).
Le CXL est une technique dont conception vise à atteindre un objectif précis : durcir le tissu cornéen des yeux atteints d’une forme évolutive de kératocône. Une certaine dérive, qui découle probablement de l’incapacité à observer les effets biomécaniques du CXL in vivo, positionne le CXL comme une technique destinée à « stopper l’évolution du kératocône ». Cet arrêt étant conditionné à l’obtention d’un effet durcisseur, il est important de vérifier que cet effet puisse exister.
Durcir la cornée revient à en modifier certaines propriétés biomécaniques. Pour mesurer certaines propriétés biomécaniques de la cornée, les ophtalmologistes disposent de deux instruments:
– Le premier est l’Ocular Response Analyser (ORA, société Reichert, Buffalo, USA), qui repose sur la comparaison de la pression oculaire mesurée lors de la double aplanation cornéenne consécutive à l’action mécanique d’un bref jet d’air pulsé calibré. Le jet d’air exerce une force sur le dôme cornéen, et déforme celui-ci en l’aplatissant. Quand l’action du jet d’air cesse, la cornée reprend sa forme initiale.
La déformation subie par la cornée est élastique. La force requise pour aplanir la cornée, et la manière dont celle-ci retourne à sa forme initiale fournissent des informations relatives à la pression intraoculaire et la façon dont la cornée est capable de dissiper l’énergie incidente. Cette séquence s’effectue pendant quelques dixièmes de secondes.
L’instrument ORA utilise un système associant un émetteur de lumière infrarouge qui éclaire en permanence la cornée de manière oblique, et une caméra qui mesure la proportion de lumière réfléchie par la cornée : celle-ci est maximale quand la cornée possède une forme plane.
L’intérêt de l’ORA repose sur la mesure de la différence entre les valeurs prises par certains paramètres lors de la déformation élastique subie par la cornée, sous la contrainte du jet d’air.La cornée est un dôme convexe dont l’épaisseur moyenne est proche de 530 microns au centre, et qui est constituée en majorité de fibres collagènes entrelacées (environ 200 fibres entre la superficie du stroma et la face postérieure).
Une certaine force est nécessaire pour déformer puis aplanir la cornée. Cette forme dépend de la pression intraoculaire et de la résistance à la déformation de la cornée. Cette résistance dépend elle-même de l’épaisseur de la cornée, et de certaines propriétés biomécaniques (« rigidité » du tissu cornéen). Quand le dôme cornéen est aplani, on peut considérer qu’il existe un équilibre entre la pression exercée sur la cornée, la résistance propre du tissu cornéen, et la pression intraoculaire. On ne peut négliger l’effet du tissu cornéen, c’est-à-dire de le considérer comme une membrane d’épaisseur et de résistance négligeable. C’est pour cela que la mesure de la pression intraoculaire, qui est établie en considérant que la pression intraoculaire est égale à la pression exercée sur la cornée quand celle-ci est « plate », est établie pour une cornée « moyenne », et doit être revue à la hausse quand la cornée est particulièrement épaisse- et inversement. La cornée exerce en effet systématiquement une certaine résistance à la déformation que l’on souhaite lui appliquer par le biais d’une force externe, mais il n’est pas simple d’en mesurer la valeur.
Une fois l’aplanation obtenue, si on augmente encore la pression exercée par le jet d’air, la déformation de la cornée s’accentue et son centre se déprime, prenant une forme localement concave. Enfin, après avoir atteint son apogée, la diminution progressive de la contrainte mécanique exercée par le jet d’air provoque un retour de la forme de la cornée vers sa forme naturellement convexe. Lors du passage d’une forme localement concave vers une forme convexe, le dôme cornéen repasse forcément par un état aplani, et à ce moment précis, on peut considérer qu’il existe à nouveau une équivalence entre la pression intraoculaire, la résistance cornéenne à la déformation, et la contrainte (pression) exercée par le jet d’air.
Dans tous les cas, la contrainte mesurée lors de la seconde aplanation est moindre : une partie de l’énergie incidente a été dissipée par la friction des lamelles cornéennes entre elles, sous forme de chaleur, au cours du processus. La différence entre la pression à l’aller et la pression au retour est une manière de quantifier ce que l’on appelle en sciences physiques l’hystérèse.
Dans le cas de la cornée, l’hystérèse est proportionnelle à la résistance du tissu cornéen, et s’exprime comme la différence de pression exercée par l’air sur la cornée lors de son aplanation aller et son aplanation retour (en mmHg). Le facteur de résistance cornéen (Corneal Resistance Factor : CRF) est une variable dont le calcul s’apparente à celui de l’hystérèse, mais en pondérant la valeur de la seconde aplanation de manière à réduire la corrélation de l’hystérèse avec celle de l’épaisseur centrale moyenne de la cornée.
– Le second instrument est le Corvis ST (Oculus, Allemagne), dont le principe de mesure est légèrement différent, car il permet de visualiser en coupe les modifications de la fore de la cornée, également sous l’action d’un jet d’air. Les images obtenues sont des coupes Scheimpflug, et la cinétique des modifications anatomiques de la cornée sous l’effet d’un jet d’air peut être quantifiée. La manière dont la cornée se déprime sous l’action du jet d’air peut être quantifiée par certains paramètres comme l’amplitude de la dépression à la concavité maximale, la vitesse pour atteindre l’aplanation, etc. Il est attendu qu’une cornée plus « dure » se déprime moins qu’une cornée plus « molle », pour la même énergie incidente. Cet article est par exemple consacré à l’étude de certains paramètres biomécaniques avec le Corvis ST dans certaines situations cliniques, dont le kératocône opéré de CXL (groupe « CCC »). Ayant pu discuter avec les ingénieurs et chercheurs spécialistes dans la conception de l’instrument CORVIS, il est aujourd’hui admis que le CXL ne provoque aucune modification significative en terme de biomécanique cornéenne !
Les premiers articles publiés sur le crosslinking ont montré que le durcissement de fragments de tissu cornéen (augmentation du module d’élasticité) était significatif après CXL, mais ceci était toujours observé expérimentalement, dans des conditions « in vitro ».
En revanche, aucune modification cliniquement significative des propriétés biomécaniques de la cornée n’a pu être observée in vivo, en comparant les mesures de la viscoélasticité cornéenne avec l’instrument Ocular Response Analyzer ou l’instrument Corvis avant et après CXL pour des yeux atteints de kératocône ou d’ectasie cornéenne. S’il y avait une tendance, elle serait même à la constatation d’un léger « ramollissement », pour le moins paradoxal dans ce contexte (voir par exemple cette figure, où le groupe présentant la déformabilité cornéenne la plus importante est celle des yeux atteints de kératocône et opérés de CXL…).
Pour expliquer ce qui devrait être considéré comme un échec thérapeutique, les partisans du CXL rétorquent que ces instruments ne permettent pas de mesurer avec suffisamment de sensibilité et de précision l’effet du CXL.
Cette hypothèse est-elle recevable ?
Non, et comme nous allons le montrer, cet argument est plus que fallacieux. Si l’on accepte cette hypothèse, et que l’on considère ainsi que ces instruments ne sont pas capables de mesurer le durcissement de la cornée, ils ne doivent logiquement pas plus être à même d’en percevoir le « ramollissement ». En effet, un principe à ce jour inviolé en physique est le principe de réversibilité avec la flèche du temps.
Nous avons montré en utilisant l’ORA chez des patients normaux et atteints de kératocône, que plus le kératocône était avancé (selon la topographie cornéenne), plus la valeur du CRF était réduite vis à vis des sujets normaux. Ces différences étaient statistiquement significatives, malgré une relative superposition des valeurs prises par le CRF entre les groupes étudiés.
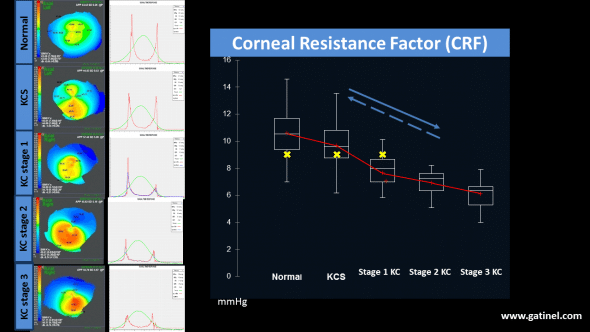
Quand on étudie la résistance cornéenne en fonction du stade du kératocône, on observe que l’instrument ORA met en évidence une tendance significative à la réduction de la valeur du CRF avec la progression du kératocône. Si le CXL était efficace, il n’y a aucune raison logique pour que l’instrument ne mette pas en évidence une augmentation de la résistance cornéenne (flèche pointillée) – données publiées en 2010 dans la revue Investigative Opthalmology and Visual Science
De plus, l’ORA et le CorVis ont par exemple été utilisés avec succès pour étudier la répétabilité et quantifier la réduction de l’hystérèse cornéenne après PKR et LASIK. Cette réduction est logique, car ces procédures induisent un amincissement de la cornée, et la réalisation de la découpe du volet stromal en LASIK implique également la séparation d’environ 20 % du contingent total des fibres collagènes du reste du stroma. Cette réduction de l’hystérèse est observée de manière courante avec l’ORA, après simple découpe stromale, et même après une PKR pour myopie légère, ce qui traduit le fait que le seuil de sensibilité de l’instrument est suffisant faible pour percevoir les modifications biomécaniques consécutives à la réduction de quelques dizaines de microns du stroma cornéen.
Si l’on inversait la flèche du temps après réalisation d’une PKR en allant du futur vers le passé, l’état initial serait représenté par la cornée amincie, et l’état final celui de la cornée reconstituée, et l’instrument montrerait sans faille une élévation de l’hystérèse.
De cette simple expérience de pensée, et de la corrélation observée entre stade évolutif du kératocône et réduction des paramètres biomécaniques mesurés, découle une conclusion irréfutable: puisque l’on observe pas de modification significative de l’hystérèse cornéenne in vivo après CXL, les modifications de la biomécanique cornéenne consécutives au CXL sont moindres que celles qui séparent une cornée intacte et une cornée ayant subi une photoablation de quelques microns, ou des stades évolutifs différents de kératocône.
En bref, le CXL échoue à atteindre son objectif premier : durcir le stroma cornéen des yeux atteints de kératocône.
Il est surprenant, presque inouï si l’on croit en la médecine fondée sur les preuves, que l’absence d’effet biomécanique mesurable n’ait pas conduit à remettre en question l’efficacité clinique du CXL sur le plan biomécanique!
Certes, quelques modifications de la courbure cornéenne antérieure centrale (appelée kératométrie maximale) ont été mesurées après CXL. La kératométrie maximale (k-max) est devenue le critère d’évaluation principal de l’effet du CXL, alors même que l’hystérèse n’est même pas mesurée dans nombre d’études récentes. Pour masquer le manque d’efficacité constaté en matière de biomécanique, les conséquences du CXL en matière de topographie cornéenne ont été mis en avant dans certains rapports.
Il serait pour le moins contestable que le poids ne soit pas le critère principal pour évaluer l’efficacité d’un régime alimentaire, que la glycémie ne soit pas le critère évalué pour apprécier l’efficacité d’une nouvelle insuline, ou encore que la prise de température soit exclue d’une étude destinée à étudier l’effet d’un cachet anti-pyrétique (médicament contre la fièvre).
Le fait que des modifications de la kératométrie soit observées après CXL n’est pas surprenant, en raison du processus de retrait (l’épithélium cornéen est retiré au cours de la procédure pour permettre à la riboflavine d’imprégner le stroma cornéen) puis de cicatrisation épithéliale, sur une surface cornéenne où le CXL induit une réaction tissulaire associant cascade inflammatoire avec largage de nombreuses cytokines, et apoptose (mort) des cellules kératocytaires. Les modifications de courbure cornéenne après CXL sont très probablement induites par la repousse épithéliale (voir crosslinking et cicatrisation), et non par un quelconque effet biomécanique.
Le simple fait que les modifications de courbure surviennent tardivement, plusieurs mois après le CXL, suffit à démontrer leur caractère cicatriciel. Rappelons cette évidence qui semble avoir échappé à de nombreux praticiens: la réticulation (supposée) du collagène cornéen en jeu pendant le crosslinking cesse dès que la procédure chirurgicale est terminée (c’est à dire dès que la lampe à ultraviolet est éteinte). En l’absence de l’énergie véhiculée par les photons ultraviolets, la réaction physico-chimique n’a bien entendu plus lieu!
Utiliser la valeur du Kmax comme critère d’évaluation de l’effet du CXL repose sur un raccourci abusif qui suggère implicitement qu’un durcissement (supposé) du stroma serait forcément à l’origine d’un (modeste) aplatissement cornéen central.
Le rapport de la Haute Autorité de Santé* est un exemple éloquent de cette dérive : les mots « biomécanique » et « rigidité » n’y apparaissent qu’une seule fois. Aucune allusion directe n’est faite au modifications attendues de la rigidité cornéenne, dont l’absence traduit l’inefficacité du CXL.
Ainsi, prétendre que l’absence de modification biomécanique observée en pratique clinique est la conséquence d’une défaillance instrumentale est une explication erronée et intellectuellement malhonnête. Les instruments de mesure clinique (ORA et Corvis) sont par ailleurs utilisés pour étudier les conséquences biomécaniques de techniques de chirurgie cornéenne, et comparer l’effet du LASIK et du Smile.
Enfin, l’existence d’un réel durcissement cornéen après CXL provoquerait inévitablement une augmentation de la pression intraoculaire, or aucune modification significative de la pression intra oculaire n’a été enregistrée après crosslinking. Ce simple fait est une autre preuve de l’inefficacité du CXL, qui n’est à même et quel que soit ses modalités de modifier significativement les propriétés de la cornée.
A la lecture de ces données, parfaitement vérifiables dans la littérature consacrée au crosslinking (qui est d’ailleurs le plus souvent laudative et non critique), la légitimité de cette technique paraît bien ébranlée. Elle apparaît même comme un défi à la médecine fondée sur les preuves. Malheureusement, la conjonction d’intérêts divers et le fait qu’il n’existe pas d’autre geste thérapeutique chirurgical concurrent pour « durcir la cornée » explique en partie que le CXL continue d’être proposé, souvent de manière abusive car en première intention et avant même toute tentative pour jauger du potentiel évolutif du kératocône (qui est, répétons le, directement lié à la pratique des frottements oculaires répétés et vigoureux).
Pour répondre enfin à la question posée dans le titre de cette page, il est certainement possible de mesurer le durcissement observé après CXL, à la condition que celui-ci existe. Ce qui n’est malheureusement pas le cas en pratique clinique.
*La HAS note par ailleurs que chez les enfants atteints de kératocône et les patients souffrant d’ectasie post-LASIK, la pratique du CXL sans attente de la démonstration du caractère évolutif dela maladie n’a pu être évaluée par manque de données dans la littérature. Cependant, les parties prenantes (AFO-CNP) considèrent importante l’utilisation du CXL dans cette indication, en raison de la forte probabilité de progression rapide de la maladie chez ces patients.
En conséquence, la HAS estime que le CXL constitue une modalité thérapeutique possible chez ces derniers, sous réserve d’une prise en charge dans un centre spécialisé sur décision prise en concertation entre le patient, la famille et une équipe hautement spécialisée. Elle préconise, de plus, la mise en place d’un registre de suivi des enfants et des ectasies post-LASIK.
