Qu’est-ce qu’un décentrement?
Un décentrement survient quand l’axe du traitement laser n’est pas aligné avec l’intersection de l’axe visuel sur la cornée, et occasionne une gêne visuelle permanente. Cette gêne consiste en la sensation d’un « flou permanent », qui n’est pas complètement corrigible par les verres de lunettes. Les autres symptômes évocateurs consistent en la perception de lumières largement dédoublées (dans une direction toujours similaire, et avec un seul œil, celui concerné par le décentrement). De tels symptômes surviennent également en cas de décentrement d’un implant intraoculaire (chirurgie de la cataracte compliquée d’un centrage imparfait, ou rétraction du sac capsulaire dans le temps responsable d’un déplacement de l’implant) ; de fait, il existe dans les deux cas une élévation du taux de certaines aberrations optiques, au premier rang desquelles l’aberration de type « coma ». Cette aberration dite « impaire » (le déphasage infligé au front d’onde est asymétrique) est ainsi nommée car l’image d’un point lumineux formée par un système optique présentant de la coma est une sorte de « trainée lumineuse » en forme de queue de comète. En effet, quand un élément est décentré (zone optique correspondant au traitement laser, implant, etc.) les rayons lumineux sont réfractés de manière asymétrique au sein de la zone optique fonctionnelle.
La topographie cornéenne permet d’objectiver le décentrement de la zone optique, mais c’est surtout l’examen aberrométrique qui confirme et quantifie les conséquences du décentrement. La constatation d’un gradient de puissance réfractive au sein de la zone pupillaire est la signature du décentrement (élévation du taux des aberrations optiques de haut degré, impaires comme le coma en particulier). En cas de décentrement supérieur sur la topographie, il faut toujours penser à éliminer le diagnostic d’une ectasie secondaire post LASIK. En effet, une ectasie cornéenne induit généralement une cambrure paracentrale inférieure, et pour des raisons de conservation de courbure, un léger aplatissement supérieur. Dans le cas d’une ectasie, le point le plus fin « suit » l’apex cornéen en inférieur, alors que dans le cas d’un décentrement, le point le plus fin est généralement centré sur la zone optique. Une ectasie progresse dans le temps, alors que le décentrement demeure stable.
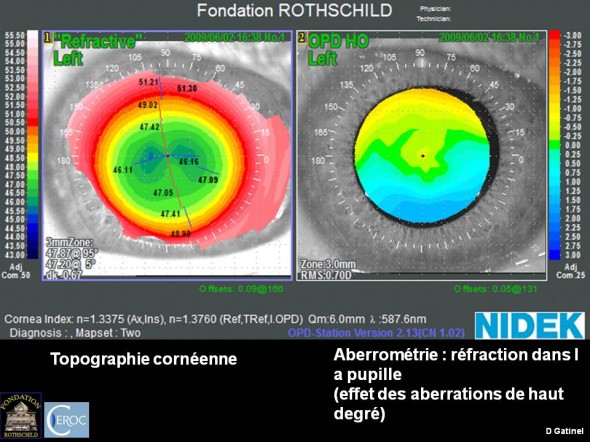
Décentrement inférieur après LASIK. Le patient signale une gêne visuelle permanente, avec impression de “dédoublement” vertical, et des éblouissements nocturnes. A gauche, la topographie cornéenne (carte de puissance réfractive cornéenne) permet de soupçonner la présence d’un décentrement, mais c’est l’aberrométrie (à droite) qui le confirme. La carte aberrométrique montre les conséquences des aberrations de haut degré (ex : coma) sur la réfraction. Les couleurs chaudes sont affectées aux zones où il existe une “myopie locale”, les couleurs froides celles où existe une “hypermétropie locale” (seule la bande centrale grossièrement horizontale en vert est une zone où il n’existe pas d’erreur réfractive). La carte aberrométrique est plus fonctionnelle, car elle montre la manière dont les rayons lumineux sont réfractés au sein de la pupille (les rayons réfractés par la cornée mais ensuite stoppés par l’iris n’ont pas d’intérêt). Dans cet exemple, on voit qu’au sein de la pupille (carte de droite), certains rayons sont réfractés en avant de la rétine (“myopie en supérieur”) alors que d’autre le sont en arrière (“hypermétropie en inférieur). Ceci est incompatible avec une bonne qualité de vision, car l’image d’un point est toujours une “tâche lumineuse” plus ou moins étalée.

Laisser un commentaire