Comment traiter un décentrement post LASIK ?
Un décentrement est défini comme un désaxage vis-à-vis de l’axe visuel dont l’importance est suffisante pour provoquer des symptômes visuels (vision dédoublée, halos, gêne permanente avec impression que la vue n’est jamais nette, en particulier quand la luminosité ambiante se réduit) – voir la page Aberrométrie et décentrement post LASIK. La gestion d’un décentrement repose sur le respect des points suivants :
1) Il faut toujours exclure la possibilité d’une ectasie post LASIK, qui peut donner le même tableau clinique et topographique, en particulier devant un décentrement supérieur. Pour cela, l’inspection des cartes préopératoires à la recherche d’un aspect de kératocône frustre passé inaperçu est souhaitable, de même que la répétition d’une topographie avec carte différentielle. Un décentrement apparait immédiatement après LASIK ou PKR, et ne progresse jamais topographiquement, au contraire d’une ectasie.
2) L’examen aberrométrique est indispensable pour confirmer la présence d’aberrations optiques induites par le décentrement. Une image de décentrement topographique ne suffit pas. Quand l’angle kappa est prononcé, quand la pupille se localise franchement en nasal, ou en cas d’asymétrie horizontale constitutive de la cornée en préopératoire, un aspect de décentrement horizontal peut être observé sur la topographie, mais traduire au contraire un centrage adéquat sur l’axe visuel. Simplement, l’intersection de l’axe visuel avec la cornée se fait relativement à distance de son centre géométrique ou du vertex. Les symptômes du décentrement sont souvent pupille-dépendant : ils s’accentuent quand la pupille se dilate, ce qui survient en conditions de faible luminosité que l’on appelle « conditions mésopiques ».
3) Si l’on envisage une reprise, il faut s’assurer que l’épaisseur de la cornée résiduelle est suffisante. On peut pour cela réaliser une pachymétrie optique et un OCT pour mesurer les épaisseurs respectives du capot de LASIK et du mur résiduel postérieur.
4) Le pronostic d’un retraitement est meilleur quand le décentrement s’accompagne d’une sous correction myopique. En effet, la photoablation complémentaire induit un « shift hypermétropique » (la correction au laser du décentrement consomme du tissu cornéen au centre de la zone optique, ce qui « enlève » de la myopie).
5) En LASIK, il faut s’assurer que le volet est bien centré et de taille suffisante. Une proportion non négligeable des décentrements est liée à un décentrement mal géré du volet stromal (ceci s’observe surtout avec les microkératomes mécaniques car les lasers femtosecondes permettent de vérifier et ajuster le centrage avant découpe). Il est préférable de ne pas procéder à la photo ablation excimer si le capot est décentré. Si le chirurgien réalise un traitement photoablatif sous un volet décentré, cela provoque un décentrement de la photoablation. Si l’on constate un décentrement mais que le capot est mal centré, il n’est malheureusement pas possible d’effectuer un retraitement dans de bonnes conditions.
Le traitement peut être médical, contactologique ou chirurgical
-traitement médical : en cas de décentrement modéré, responsable d’une gêne tolérable pour le patient sauf pour certaines activités comme la conduite de nuit, la prescription de collyres comme l’Alphagan® peut être indiquée. Ce collyre dont l’indication première est l’hyper pression oculaire (il est prescrit dans certaines formes de glaucome) induit une réduction de la dilatation de la pupille. Cet effet tend à se réduire dans le temps. On peut également proposer au patient de conduire avec une lumière de plafonnier allumée, pour induire une légère constriction pupillaire, qui permet de réduire la gêne, les halos, etc.
-traitement contactologique : il est indiqué en cas de décentrement important pour lequel il n’est pas possible de réaliser un retraitement (cornée trop fine, capot décentré, etc.). Il faut recourir à une lentille de grand diamètre, qui va « absorber » l’asymétrie de la surface cornéenne et restaurer une bonne régularité optique
-traitement par reprise et photoablation excimère : il s’agit d’une indication élective au traitement laser personnalisé. Plutôt que des méthodes empiriques et peu efficaces (retraiter en décentrant dans la direction opposée, etc.), il est possible d’utiliser les données topographiques et/ou aberrométriques, à condition de bénéficier d’une plateforme laser qui autorise le couplage entre topographe, aberromètre et laser excimer (et de maîtriser la réalisation de ces traitements « sur mesure »). Dans le cas de l’utilisation de données aberrométriques, il faut vérifier que celles-ci soient de bonne qualité. L’utilisation de données topographiques s’effectue sur un diamètre d’analyse plus large, et leur précision est souvent meilleure dans ce contexte.
Exemple en images commentées de gestion d’un décentrement post LASIK:

Image obtenue par convolution de la Point Spread Function (PSF) rétinienne calculée chez un patient se plaignant de mauvaise qualité visuelle après LASIK, avec impression de dédoublement vertical des lumières vives (sous titres, etc.). Cette gêne est apparue aussitôt après le LASIK.
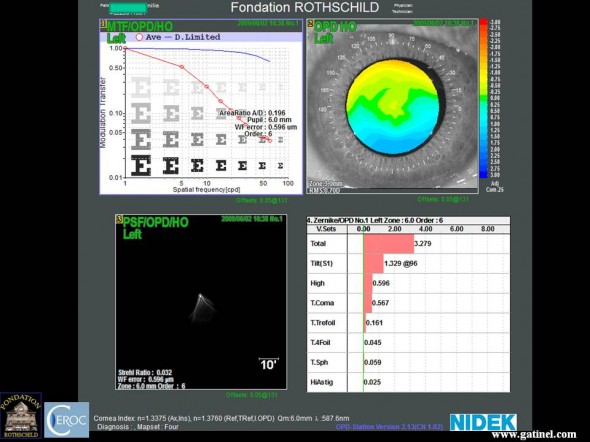
Le taux d’aberration optique de haut degré est supérieur à la normale: c’est l’aberration de type coma qui prédomine. La PSF (en bas à gauche), possède un aspect en “queue de comète” (d’où l’origine du terme “coma” pour désigner cette aberration).
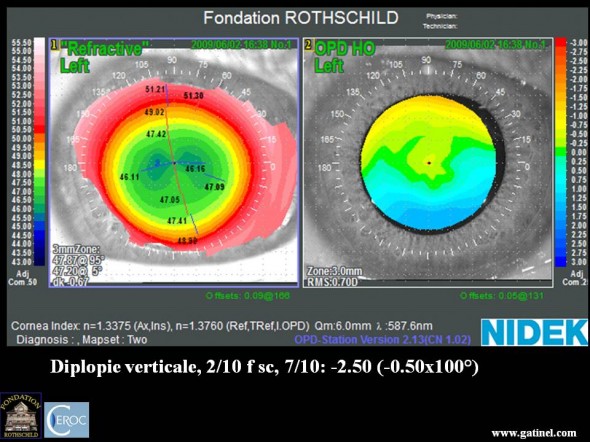
La carte topographique en mode réfractif (à gauche) suggère la présence d’un décentrement inférieur, mais c’est la carte aberrométrique (à droite) qui le confirme car il existe un gradient de puissance réfractive marqué entre le haut et le bas de la pupille d’environ 4 dioptries (corroborant l’origine optique des symptômes de la patiente, et le décentrement de la zone optique). La stabilité de la topographie dans le temps et la direction inférieure du décentrement permettent d’écarter la présence Un traitement de reprise photoablative est décidé, car l’existence d’une légère sous correction et d’une épaisseur suffisante de mur résiduel cornéen en autorisent la réalisation. Avec la plateforme Nidek, il est même posssible de sélectionner ou exclure certaines aberrations de haut degré (pyramide des polynômes de Zernike). Dans le cas présenté, le traitement vise à élargir la zone optique fonctionnelle en supérieur.
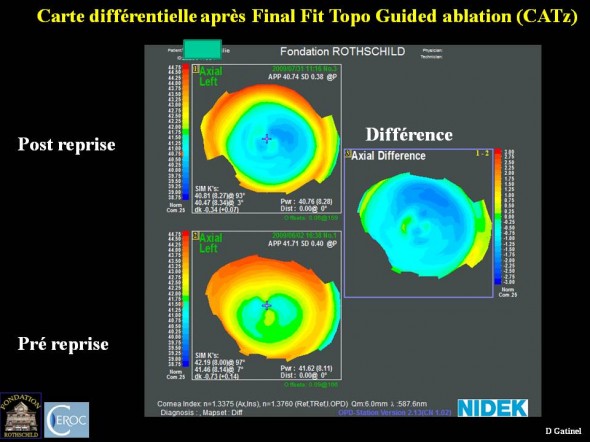
Carte différentielle effectuée après le retraitement qui a consisté en le soulèvement de l’ancien capot et la délivrance d’une photoablation personnalisée guidée par la topographie cornéenne: elle montre l’aggrandissement de la zone otpique topographique, et l’aplatissement complémentaire de l’hémicornée supérieure.
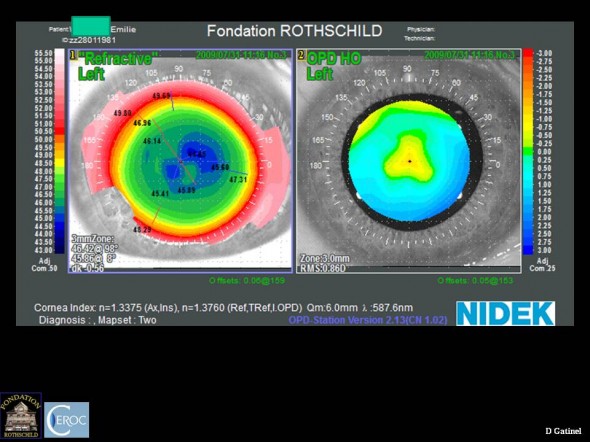
Après la reprise effectuée en soulevant le capot de LASIK, la diplopie monoculaire a disparu. La carte en mode réfractive confirme l’aggrandissement de la zone optique. La carte aberrométrique révèle la quasi disparition du gradient de puissance vertical, et la restauration d’un profil réfractif “centré”.

Bonjour,
J’ai été opéré au lasik en mai 2022 et je continu à avoir des halos et des dédoublement de jour surtout exposé à une source lumineuse, c’est constant et j’ai une impression donc d’une vision pas nette. Que dois-je faire ? Merci
Bonjour Docteur,
Je me suis fait opérer le 2 juin pour corriger myopie et astigmatisme.
Mon chirurgien m’a bien dit que mes yeux étaient particulièrement secs donc on a réalisé un traitement préventif pendant 9 mois + arrêt total de port des lentilles avant d’envisager l’opération.
Aujourd’hui cela fait donc 3 semaines que j’ai été opéré et ma vision reste floue avec des hauts et des bas.
Ce phénomène est apparemment lié à la sécheresse oculaire qui s’aggrave pendant plusieurs semaines ou mois comme me l’a expliqué mon chirurgien.
J’ai par contre un autre phénomène, à l’oeil gauche particulièrement qui m’inquiète.
Toute lecture entraînent en permanence un dédoublement en diagonale vers le bas des lettres affichées, dédoublement flou et sous forme de traînée. Le plus flagrant étant sur des sous titres blancs sur fonds noirs où une 2eme ligne flou se projete vers le bas en diagonale.
Tout ce qui est sur écran provoque ce phénomène, même l’heure sur un radio réveil par exemple.
Je le constate également hors écran mais ça reste plus discret.
Lors de l’opération, j’ai eu beaucoup de mal à garder mon oeil gauche bien fixe et celui ci a beaucoup bougé. Comme me l’a dit mon chirurgien, le laser suit l’oeil mais c’est toujours mieux quand l’oeil ne bouge pas trop.
Ce phénomène peut il être lié à un décentrement ou est ce également lié à la sécheresse oculaire extrême ? À j+7, il était clairement constaté une sécheresse oculaire de l’oeil gauche extrême par mon chirurgien mais je ne ressentais pas encore ce dédoublement donc on n’en a pas parlé.
Un second avis est souvent utiles pour confirmer, ou préciser les causes de sensations inhabituelles après chirurgie réfractive, en particulier quand celle-ci a connu un imprévu (décentrement du volet du côté droit).
Bonjour,
J’ai été opéré au laser femtosecondes fin 2021 (myopie OG -4 et OD -3.75).
L’opération s’est bien déroulée pour l’OG, visuel 10/10 avec légères variations de temps en temps, récupération physique presque à 100% après 3 mois.
Pour l’OD, opération plus compliquée (volet décentré) avec astigmatisme induit par l’opération de 0.5. La vision est gênante et trouble surtout de nuit et pour la lecture mais c’est principalement le côté physique qui me tracasse. Une gêne physique importante le premier mois (sécheresse accrue par rapport à l’OG, tiraillements dans le coin, paupières tremblantes, œil vite fatigué). Après 4 mois, une gêne persiste 1 jour sur 2 dans le coin de l’œil), une sécheresse est toujours présente (même si une amélioration est notable), sensation d’œil lourd. Après plusieurs questions, l’opthalmo me parle de lésions à l’épithélium qui créent une petite irrégularité.
Me conseilleriez-vous de prendre rdv ailleurs pour un second avis ?
Merci d’avance,
Ce type de symptômes visuels est a priori lié à de la sécheresse oculaire, et celle-ci devrait se réduire progressivement dans les semaines à venir. Un bilan réalisé auprès de l’équipe qui vous a pris en charge pourra confirmer cela lors du prochain contrôle postopératoire.
Bonjour
J’ai été opérée le 07/07 d’une myopie ( -5 des 2 yeux
Par LASIK
Je constate à un mois et demi la vision de loin n’est pas parfaite: je ne vois pas les détails du visage a plus de 3-4 mètres , il y a un dédoublement net , quand je met les goutes de hylovis le dédoublement disparaît complètement mais pour une courte durée ( quelques secondes ou parfois quelques minutes :3-5 mn)
Qu’en pensez vous
Tout dépend de l’importance du phénomène. La diplopie concerne t’elle uniquement les lumières sur fond sombre, ou n’importe quel motif dans n’importe quelle ambiance lumineuse? De petits dédoublements sont souvent notés sur les lumières contrastées après PKR. Les patients opérés de PKR sont souvent des candidats « exclus » du LASIK, car leurs cornées sont fines et trop irrégulières. Ces irrégularités peuvent être démasquées dans les semaines qui suivent la PKR. Le temps (relissage épithélial) permet souvent d’améliorer la qualité de vision. Enfin, si vous vous frotter les yeux (allergie, fatigue, sécheresse), il est urgent d’arrêter, car ceci peut également occasionner un léger dédoublement. Si le dédoublement est fort, il peut bien entendu s’agir d’un décentrement. Les décentrements prononcés sont assez gênants et responsable d’une réduction de l’acuité visuelle. Il est important d’en discuter avec votre chirurgien, et de réaliser un examen aberrométrique (pas qu’une topographie cornéenne) pour quantifier tout cela.
Bonjour Docteur,
J’ai été opéré au PKR d’une myiopie OG -5 et OD -4.
a J+35 je constate (peut être) une diplopie monoculaire, en effet quand je ferme l’oeuil gauche (qui a une vision nette) je constate une vision dédoublée sur l’autre oeuil.
J’ai également remarqué que lorsque je baisse la tête vers le bas, et que je lève mes yeux, ma vue redevient parfaite.
Dès que je redresse la tête, le flou revient
est ce normal après une PKR? ce phénomène pourrait il s’estompé avec le temps ? ou devrais je prévoir une retouche ?
Merci de votre réponse
Cordialement
Un décentrement provoque des symptômes visuels immédiats et permanents. Dans votre cas, il est a priori à exclure qu’un décentrement puisse expliquer vos symptômes. Il s’agit plus probablement de phénomènes combinant la régression de l’effet de la chirurgie (cicatrisation) et/ou de sécheresse oculaire.
Bonjour,
J’ai été opéré en juin 2016 d’une chirurgie réfractive pour une forte hypermétropie-astigmatisme.
Cette première intervention n’a pas suffit.
Elle a complètement supprimé l’hypermétropie mais je suis resté suffisamment astigmate pour completement brouiller la vue dès 1 mètre.
Le mois dernier, Juin 2017, j’ai subi une retouche laser, laquelle s’est très bien passée.
Ma vue était exceptionnelle après la retouche.
Cependant, un mois plus tard, j’observe une dégradation de netteté de la vision, alors que le lendemain de la chirurgie et pendant une semaine c’était parfait.
Je dois forcer sur mes yeux pour améliorer la netteté.
J’ai également remarqué que lorsque je baisse la tête vers le bas, et que je lève mes yeux, ma vue redevient parfaite.
Dès que je redresse la tête, le flou revient.
J’ai peur que ce soit un décentrement du traitement.
Mais pourquoi progressivement alors que pendant une semaine tout a été parfait ?
J’ai fait tout ce qui était demandé niveau collyres post-op. j’ai rien loupé.
Merci de votre future réponse
Il est difficile de connaître la cause d’un décentrement, après LASIK ou PKR. Avec les lasers récents, et dans des mains expérimentées pour la chirurgie réfractive, la survenue d’un décentrement est une complication exceptionnelle. Un mauvais positionnement de la tête du patient peut parfois produire un décentrement.
Bonjour,
J’aimerais savoir les causes d’un décentrement et savoir s’il peut être prévenu. Quelle est la probabilité que cela arrive lors d’une chirurgie par PKR ?
Merci d’avance,