Cornea guttata – Dystrophie de Fuchs
Dystrophie de Fuchs et cornea guttata
La dystrophie de Fuchs est une affection de la cornée qui se traduit par l’existence d’un œdème chronique et symptomatique de la cornée: la baisse de vision est provoquée par la réduction progressive de la transparence de cornéenne. La dystrophie de Fuchs s’accompagne d’excroissances de tissu collagène appelées « gouttes » (cornea guttata) au niveau de l’endothélium et de la membrane de Descemet, situé à la face profonde (postérieure) de la cornée.

Aspect d’une cornée atteinte de dystrophie endothéliale de Fuchs au biomicroscope (lampe à fente). On observe les « gouttes » qui donnent à la face postérieure de la cornée un aspect « martelé ». L’épaississement cornéen central, causé par l’œdème stromal, est perceptible. Le patient se plaignait d’un voile visuel permanent plus important le matin au réveil.
Cornea guttata
On désigne sous le terme de « cornea guttata » (gouttes cornéennes) la présence de « gouttes » endothéliales chez un patient indemne de symptômes visuels en rapport avec une pathologie cornéenne endothéliale. Ces gouttes sont parfois discrètes; elles prédominent au centre de la cornée.
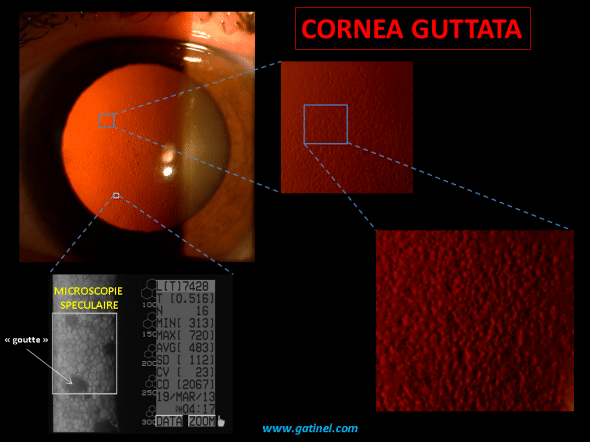
Corneal guttata : il s’agit d’une dystrophie cornéenne de l’endothélium. Elle est héréditaire, et se caractérise par l’apparition d’une constellation de « points » translucides, donnant un aspect légèrement granuleux à la face postérieure de la cornée observée au biomicroscope. Elle est généralement asymptomatique mais représente un risque de décompensation après chirurgie (ex: chirurgie de la cataracte). Le diagnostic est confirmé par l’examen de microscopie spéculaire (voir plus loin)
La présence d’une cornea guttata implique la réduction progressive du nombre de cellules endothéliales de la cornée, chargées de maintenir dans un état relativement « déshydraté » le tissu cornéen. A partir d’une certaine réduction de la densité des cellules endothéliales, on observe l’apparition d’un oedème chronique de la cornée, qui est à l’origine des symptômes visuels. Ces symptômes prédominent après le réveil, car l’oedème cornéen se majore pendant le sommeil. L’apparition de symptômes permet de poser le diagnostic de dystrophie de Fuchs. L’évolution de la cornea guttata vers la dystrophie de Fuchs se fait à un rythme variable selon les patients. La mesure répétée dans le temps de la densité endothéliale, et de paramètres comme la variation de taille et de forme des cellules permet d’objectiver cette évolution (Hatou et coll. Mathematical projection model of visual loss due to Fuchs corneal dystrophy. Invest Ophthalmol Vis Sci,2011;52:7888-7893).
Historique
La dystrophie de Fuchs a été initialement décrite par un ophtalmologiste Autrichien dénommé Ernst Fuchs (1851–1930). En 1910, il décrivit une affection caractérisée par une réduction de la transparence cornéenne centrale sous le terme de « dystrophia epithelialis corneae » (Fuchs E. Dystrophia epithelialis corneae. Graefes Arch Clin Exp Ophthalmol. 1910:478–508).
Le terme « epithelialis » se référait à la présence de « bulles », sortes de « cloques » sous épithéliales, liées à la présence d’un œdème stromal et sous épithélial prononcé. A cette époque, Fuchs jouissait d’une aura internationale et avait décrit de nombreuses autres affections oculaires. Mais l’origine endothéliale de cette affection fut découverte plus tard…
En 1921, l’allemand Vogt décrivit pour la première fois l’existence de « gouttes », petites excroissances arrondies, au niveau de l’endothélium, faisant saillie à la face postérieure de la cornée. Le lien entre ces anomalies morphologiques et la survenue d’un œdème de la cornée par réduction progressive du contingent de cellules endothélial, pouvant induire dans ses formes évoluées une atteinte épithéliale, fut établi progressivement au cours des années suivantes.
Il est aujourd’hui admis que l’observation de « gouttes » situées à la face postérieure de la cornée permet de poser le diagnostic de « cornea guttata ». Ces gouttes sont asymptomatiques, mais sont dans certains cas l’augure d’une évolution vers la dystrophie de Fuchs, qui associe symptômes visuels et oedème cornéen. La mesure de la densité endothéliale chez les patients qui présentent ces « gouttes » est réduite ; pour être fiable, cette mesure doit être effectuée en dehors de la zone cornéenne centrale, qui est affectée par les « gouttes »; en effet, il n’est pas possible de visualiser et donc de compter les cellules endothéliales qui sont situées à la surface des « gouttes ».
Epidémiologie.
La plupart des études épidémiologiques sont consacrées à l’étude dans la population de la présence de ces « gouttes » (guttata). Ces études suggèrent une prévalence accrue de cette affection dans la population Européenne. Une etude islandaise de 2005 (Reykjavik Eye Study) a révélé que 11% des femmes et 7% des hommes présentent une « cornea guttata » (Zoega GM, Fujisawa A, Sasaki H, et al. Prevalence and risk factors for cornea guttata in the Reykjavik Eye Study. Ophthalmology. 2006;113:565–569).
En Asie, des variations inter régionales existent, puisque la présence de gouttes endothéliales a été retrouvée plus élevée à Singapour (8.5% de la population étudiée) qu’au Japon (5.5%) (Kitagawa K, Kojima M, Sasaki H, et al. Prevalence of primary cornea guttata and morphology of corneal endothelium in aging Japanese and Singaporean subjects. Ophthalmic Res. 2002;34:135–138.).
Facteurs de risque
Les facteurs de risques de la dystrophie de Fuchs sont incomplètement élucidés. La maladie, dans ses formes tardives, semble atteindre un peu plus les femmes que les hommes. La présence d’une surcharge pondérale (surpoids) serait un élément protecteur vis à vis de la maladie; il est possible que cet effet protecteur soit lié aux perturbations hormonales qui accompagnent certaines formes de surpoids (Zoega et al.).
Le rôle délétère des radiations ultra violettes (UV) a été rapporté ; les gouttes sont situées au niveau de la zone centrale de la cornée, qui est celle qui reçoit le plus de rayonnement lumineux incident ; les conclusions de l’étude islandaise vont toutefois à l’encontre de cette théorie, car aucune association avec le degré et la durée d’exposition solaire n’a été mis en évidence.
L’association de la dystrophie de Fuchs avec certaines affections oculaires ou générales a été rapportée, mais le faible nombre d’observations ne permet pas de conclure de manière certaine à l’existence d’un lien véritable entre celles-ci. L’hypermétropie, la présence d’un œil court avec une petite chambre antérieure pourraient constituer des facteurs de risques (Pitts JF, Jay JL. The association of Fuchs’s corneal endothelial dystrophy with axial hypermetropia, shallow anterior chamber, and angle closure glaucoma. Br J Ophthalmol. 1990;74:601–604 , – , Loewenstein A et al. The association of Fuch’s corneal endothelial dystrophy with angle closure glaucoma. Br J Ophthalmol. 1991;75:510.).
Signes cliniques
Le diagnostic de dystrophie de Fuchs repose sur l’association de symptômes visuels évocateurs, et de la présence de « gouttes » endothéliales: à ce stade, une augmentation de l’épaisseur centrale de la cornée est présente.
-Symptômes visuels
Les symptômes de la dystrophie de Fuchs débutent généralement au cours de la cinquième décennie, plus fréquemment chez les femmes.
Ils associent une sensation de baisse de l’acuité visuelle non douloureuse, parfois une sensibilité à la lumière (photophobie), une impression de voile, et des halos autour des lumières vives.
Caractéristique fondamentale : ces symptômes sont plus marqués le matin au réveil.
L’explication de cette prédominance matinale est la suivante:
L’hydratation cornéenne est contrôlée grâce à deux processus physiologique :
– l’évaporation de l’eau à travers l’épithélium vers l’extérieur
– le pompage actif des cellules endothéliales qui rejettent l’eau du stroma vers l’intérieur (la chambre antérieure de l’œil)
La nuit, les paupières sont closes durant la phase de sommeil, ce qui compromet l’évaporation du film lacrymal. Ceci impose un stress supplémentaire au niveau endothélial : quand la pompe endothéliale n’arrive plus à suffisamment rejeter l’eau qui s’infiltre au sein du stroma cornéen, un œdème survient et réduit la qualité optique de la cornée (Maurice DM. The location of the fluid pump in the cornea. J Physiol. 1972;221:43–54)
D’autres circonstances sont à même d’accélérer le processus de réduction de la densité endothéliale: la chirurgie de la cataracte induit en moyenne une perte en cellules endothéliales estimée à environ 5%. Les traumatismes, l’hypertonie chronique, l’inflammation intraoculaire sont également susceptibles de réduire la densité en cellules endothéliales.
Signes ophtalmologiques
La découverte des « gouttes » endothéliale peut être le premier signe avant coureur de la dystrophie de Fuchs, chez un patient encore asymptomatique. Certaines études portant sur des formes familiales de la maladie montrent que chez les gouttes peuvent augmenter en nombre, avant que les symptômes liés à la décompensation endothéliale n’apparaissent. On retrouve ces gouttes endothéliales chez de jeunes sujets apparentés de patients atteints de dystrophie de Fuchs.

La dystrophie de Fuchs provoque un œdème de cornée, qui est responsable d’une augmentation de l’épaisseur cornéenne centrale.
Plus tardivement, quand l’œdème provoque une réduction de l’adhérence des cellules épithéliales et des érosions, des douleurs oculaires peuvent apparaitre ; on observe des « bulles » sous épithéliales, dont l’érosion répétée finit par induire une réaction cicatricielle fibrotique : la cornée s’opacifie progressivement, et prend une teinte grisâtre voire blanchâtre.
Imagerie
Le diagnostic de la dystrophie de Fuchs est clinique : l’examen à la lampe à fente permet d’identifier les « gouttes » au niveau de l’endothélium. Il faut utiliser le grossissement le plus fort (x 40) et observer de manière indirecte le reflet de la lumière incidente sur l’endothélium situé dans la région centrale de la cornée (ce reflet est lié à l’interface entre stroma cornéen et humeur aqueuse, qui n’ont pas le même indice de réfraction). En cas de cornea gutta, l’aspect de l’endothélium est en “bronze battu”, martelé. Cet aspect est souvent bien visible en rétro illumination, à l’examen à la lampe à fente.
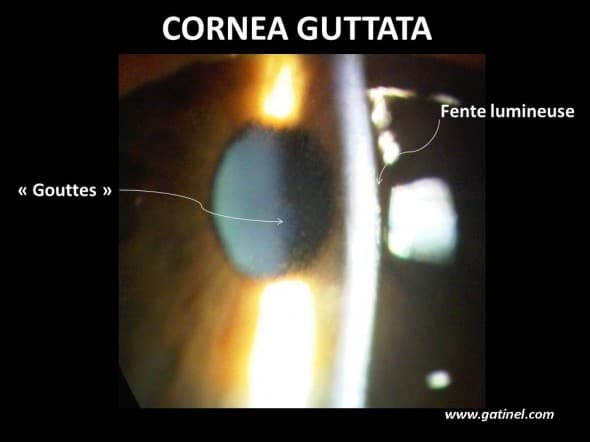
En éclairage oblique, on observe à fort grossissement les gouttes endothéliales, qui sont liées à des dépôts de tissu collagène au niveau de la membrane de Descemet. La présence d’un « gonflement central » de la cornée traduit la présence d’un oedème cornéen stromal.
La pachymétrie cornéenne et les cartes de tomographie cornéenne sont intéressantes pour le suivi de la maladie : l’œdème induit un épaississement de la cornée ; ce épaississement peut être variable au cours du nycthémère, mais s’il augmente en moyenne au fil du temps, il traduit une évolution péjorative de la maladie.
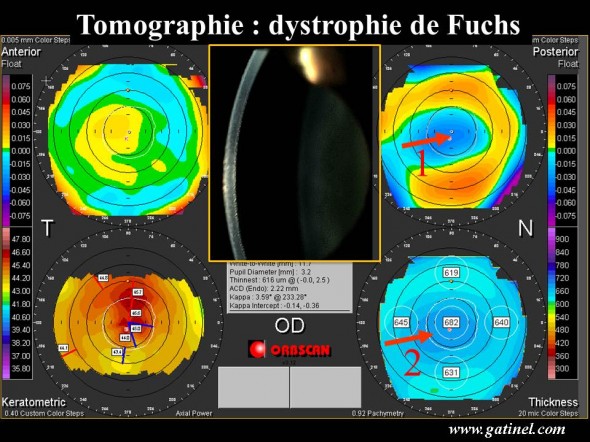
Topographie Orbscan chez un patient présentant une dystrophie de Fuchs évoluée (densité endothéliale inférieure à 700 cellules par mm2). L’augmentation d’épaisseur centrale est liée à l’œdème stromal, et se fait essentiellement au dépend du stroma postérieur, dont la géométrie en élévation est oblate (flèche 1 : : noter la partie centrale de la surface cornéenne postérieure située sous la sphère de référence – flèche 2 : carte de pachymétrie point par point l’épaisseur centrale de la cornée est plus élevée que l’épaisseur périphérique, à l’inverse d’une cornée saine).
La microsopie spéculaire permet d’observer les cellules endothéliales : les gouttes appraissent sous la forme de pages sombres : cet aspect ne traduit pas un « trou » dans la mosaique endothéliale : simplement, les gouttes forment un relief qui est recouvert de cellules endothéliales mais situé dans un autre plan que le plan focal où est effectué l’observation microscopique spéculaire.
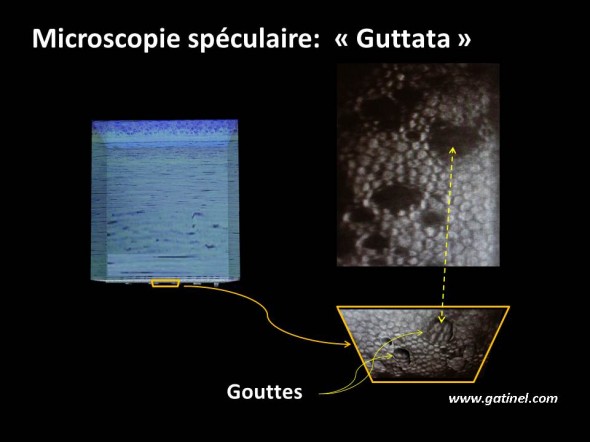
Les « gouttes » sont des excroissances de la membrane de Descemet: elles sont recouvertes de cellules, mais leur « relief » les exclut du plan focal du microsccope spéculaire: elles apparaissent sous forme de taches sombres, qui ne correspondent pas à une absence de cellules, mais à l’emplacement d’une goutte.
Il est donc souhaitable d’effectuer une mesure de densité endothéliale en périphérie de la cornée, là où les gouttes sont rares ou absentes. L’estimation de cette densité est un facteur pronostique important pour la chirurgie de la cataracte.
La microscopie confocale peut compléter les observations cliniques et spéculaires. Les gouttes y apparaissent sous la forme de zones hypo-réflexives. La qualité optique de la microscopie confocale est supérieure à celle de la microscopie spéculaire, ce qui peut être utile dans le cas de cornées très remaniées.
Les techniques OCT haute résolution sont potentiellement utiles pour visualiser les modifications de la tunique endothéliale et la membrane de Descemet au cours de l’évolution des dystrophies de Fuchs.
Concernant le retentissement fonctionnel de l’affection, la mesure de l’acuité visuelle est un élément simple et dont la diminution traduit le caractère avancé. Les mesures de la diffusion optique avec l’OQAS sont également intéressante, en particulier dans les formes où il n’existe pas de cataracte (ou après chirurgie de la cataracte). En effet, s’il existe une autre source de diffusion optique, les mesures de diffusion sont possiblement affectées et il est difficile d’isoler l’effet de la diffusion optique propre au remaniement de la membrane de Descemet.
Formes précoces
On distingue selon l’âge de survenue de la maladie deux types de dystrophie de Fuchs : celle qui s’observe relativement tôt (parfois dès l’adolescence), et celle dont l’instauration est plus tardive (après 60 ans).
Les formes précoces sont heureusement les plus rares, et contrairement aux formes plus tardives, les hommes semblent atteints autant que les femmes. Des mutations génétiques ont été rapportées (ex : gène COL8A2) (Biswas S, Munier FL, Yardley J, et al. Missense mutations in COL8A2, the gene encoding the α2 chain of type VIII collagen, cause two forms of corneal endothelial dystrophy. Hum Mol Genet. 2001;10:2415–2423.), et ne semblent concerner que les formes précoces de dystrophie de Fuchs.
Dans ces formes, la membrane de Descemet est particulièrement épaissie : comprise entre 5 et 10 microns chez les sujets sains, elle peut atteindre 30 microns chez les sujets atteints (Zhang C, Bell WR, Sundin OH, et al. Immunohistochemistry and electron microscopy of early-onset fuchs corneal dystrophy in three cases with the same L450W COL8A2 mutation. Trans Am Ophthalmol Soc. 2006;104:85–97).
Au sein de cet épaissisment, la formation d’une fine membrane de 2 microns contenant du collagène VIII semble spécifique des formes précoces (Gottsch JD, Zhang C, Sundin OH, Bell WR, Stark WJ, Green WR. Fuchs corneal dystrophy: aberrant collagen distribution in an L450W mutant of the COL8A2 gene. Invest Ophthalmol Vis Sci. 2005;46:4504–4511)
Formes tardives
Elles sont plus fréquentes, et concernent en majorité les femmes. Des loci chromosomiques ont été incriminées dans la maladie, et baptisés FCD1, FCD2, FCD3, et FCD4 (FCD : Fuchs Corneal Dystrophy) (Riazuddin SA, Zaghloul NA, Al-Saif A, et al. Missense mutations in TCF8 cause late-onset Fuchs corneal dystrophy and interact with FCD4 on chromosome 9p. Am J Hum Genet. 2010;86(1):45–53)
Dans cette étude, une mutation non sens Q840P dans le gène TCF8 a été retrouvée comme cause possible de la maladie. Ce gene avait déjà été impliqué dans la dystrophie postérieure polymorphe, qui est une dystrophie cornéenne intéressant la tunique endothéliale et le stroma postérieur.
Les mutations du gène SLC4A11 pourraient aussi intervenir pour certaines formes de la maladie (Aldahmesh MA, Khan AO, Meyer BF, Alkuraya FS. Mutational spectrum of SLC4A11 in autosomal recessive CHED in Saudi Arabia. Invest Ophthalmol Vis Sci. 2009;50:4142–4145).
Dans les formes tardives de dystrophie de Fuchs, on observe la déposition excessive de collagène VIII, qui forme une couche épaisse, où l’on retrouve également des macromolécules comme la fibronectine, la laminine. L’épaisseur de la membrane de Descemet peut atteindre 46 microns ; les modifications histologiques concernent surtout la partie postérieure de la membrane de Descemet, où se forment les gouttes, ces excroissances particulières constituées de laminine, fibronectine et collagène IV (Bourne WM, Johnson DH, Campbell RJ. The ultrastructure of Descemet’s membrane. III. Fuchs’ dystrophy. Arch Ophthalmol. 1982;100:1952–1955).
La réduction de la densité en cellules endothéliales pourrait être secondaire aux altérations de la membrane de Descemet. Cette densité est maximale in utéro : à la naissance, la densité endothéliale est proche de 6000 cellules par mm2, puis décroit progressivement au cours de l’existence (jusqu’à 2000-3000 cellules par mm2) (Ko MK, Park WK, Lee JH, Chi JG. A histomorphometric study of corneal endothelial cells in normal human fetuses. Exp Eye Res. 2001;72:403–409 – Wilson RS, Roper-Hall MJ. Effect of age on the endothelial cell count in the normal eye. Br J Ophthalmol. 1982;66:513–515).
Dans la dystrophie tardive de Fuchs, la densité endothéliale est inférieure : la microscopie confocale permet le comptage endothélial et l’estimation de la densité en cellules endothéliales (Mustonen RK, McDonald MB, Srivannaboon S, Tan AL, Doubrava MW, Kim CK. In vivo confocal microscopy of Fuchs’ endothelial dystrophy. Cornea. 1998;17:493–503). Pour compenser cette perte, les cellules restantes augmentent leur taille (polymégatisme), et subissent des modifications géométriques comme la perte du contour hexagonal (pleiomorphisme).
Bien des mystères demeurent dans la physio pathogénie de la dystrophie de Fuchs ; des anomalies des cellules kératocytaires postérieures ont été mises en évidences, leur rôle exact demeure toutefois à élucider (Szentmary N, Szende B, Suveges I. Epithelial cell, keratocyte, and endothelial cell apoptosis in Fuchs’ dystrophy and in pseudophakic bullous keratopathy. Eur J Ophthalmol. 2005;15:17–22).
Traitement de la dystrophie de Fuchs
Traitement médical
Dans les formes symptomatiques, on des solutions hyperosmotiques en collyre (Ophtasyloxane), qui ont un effet bénéfique par le biais de l’induction d’un gradient osmotique. Ces traitements n’ont pas d’effet curatif, car ils n’agissent pas sur la cause de la maladie qui est le dysfonctionnement de la couche endothéliale.
Certains patients ont recours à des techniques de « séchage », en utilisant par exemple un sèche cheveux tenu à distance de bras tendu et dirigé vers les yeux. Ces techniques sont déconseillées car elles induisent potentiellement un risque pour la surface oculaire en cas d’utilisation répétée.
Traitement chirurgical
Kératoplasties endothéliales
La greffe de cornée avec tissu endothélial prélevée post mortem sur un donneur sain est le traitement curatif de la dystrophie de Fuchs. Elle permet d’ôter la membrane de Descemet pathologique, et remplacer l’endothélium défaillant par une nouvelle couche de cellules endothéliales saines (un examen minutieux du greffon est accompli avant la greffe à la banque des Yeux pour s’assurer de sa qualité) ;
La première greffe lamellaire postérieure endothéliale lamellaire fut réalisée en 1954 (Tillett CW. Posterior lamellar keratoplasty. Am J Ophthalmol. 1956;41:530–533), mais l’essor de cette technique remonte à la fin des années 90, où elle a été proposée comme substitution à la technique de greffe totale (kératoplastie transifxiante, où l’on retire toute l’épaisseur de la cornée centrale). Les greffes totales ont pour inconvénient de générer un taux important d’astigmatisme, et de modifier parfois significativement la réfraction. Les greffes endothéliales lamellaires postérieures permettent de réduire l’astigmatisme induit de manière très importante, car la partie antérieure de la cornée (le stroma et l’épithélium) est conservé.
La technique initialement proposée de greffe endothéliale fut appelée DSEK (Descemet Stripping Endothelial Keratoplasty) (Melles GR, Eggink FA, Lander F, et al. A surgical technique for posterior lamellar keratoplasty. Cornea. 1998;17:618–626). Elle consiste à retirer l’endothélium et la membrane de Descement à travers une incision périphérique, puis injecter et positionner à la face postérieure du stroma cornéen dénudé un greffon comprenant un nouvel endothélium, une membrane de Descemet et une couche de stroma postérieur (comprise entre 50 et 100 microns d’épaisseur). La principale complication de cette technique est le décollement du greffon, qui peut nécessiter une réintervention pour procéder à sa réapplication.
Les résultats cliniques de la DSEK sont supérieurs à ceux de la greffe transfixiante ; les rejets sont moindres, et l’astigmatisme induit modéré.
DMEK
Introduite plus récemment, la greffe pure d’endothélio-descemet se caractérise par une transposition d’un feuillet de tunique endothéliale pure (endothélium + Descemet). Cette technique, appelée DMEK (Descemet Membrane Endothelial Keratoplasty) a pour avantage de ne remplacer que le tissu malade, sans ajdonction de tissu stromal ni création d’une interface postérieure (Melles GR, Ong TS, Ververs B, van der Wees J. Descemet membrane endothelial keratoplasty (DMEK) Cornea. 2006;25:987–990) Les résultats de cette technique sont dans notre expérience particulièrement prometteurs, la perte cellulaire après greffe n’est pas supérieure à celle de la DSEK, et au moins la moitié des patients obtiennent une acuité visuelle supérieure ou égale à 8/10 (Ham L, Dapena I, van Luijk C, van der Wees J, Melles GR. Descemet membrane endothelial keratoplasty (DMEK) for Fuchs endothelial dystrophy: review of the first 50 consecutive cases. Eye (Lond) 2009;23(10):1990–1998
Description de la technique de DMEK (par le Dr Alain Saad, spécialiste de la technique, Fondation Rothschild, Paris)
Les techniques de greffes de cornée ont énormément évolué ces dernières années ; le principal objectif des progrès étant de pouvoir remplacer uniquement la partie malade du tissu cornéen. La cornée est composée de 3 couches tissulaires principales dont la plus profonde est l’endothélium cornéen. Ce dernier a pour rôle de maintenir la transparence de la cornée en participant à la « déshydratation » de la cornée et en évitant ainsi la formation d’un œdème de cornée, responsable de baisse de l’acuité visuelle. Une pathologie de l’endothélium cornéen, telle que la dystrophie de Fuchs ou Cornea Guttata entraine une perte des cellules endothéliales dont la conséquence est un œdème de cornée et une perte progressive de l’acuité visuelle, d’abord le matin, puis persistante pendant la journée.
Pendant de nombreuses années, le seul moyen de traiter cette pathologie était la réalisation d’une greffe transfixiante de cornée. Cette technique consistait à remplacer toutes les couches de la cornée. Cela était justifié car l’atteinte de l’endothélium cornéen avait pour conséquence d’abord un œdème cornéen généralisé puis des cicatrices plus superficielles. Différentes études ont récemment montré que le seul remplacement de l’endothélium malade entrainait une amélioration marquante de l’état cornéen dans son ensemble. Cela a ouvert la voix aux différentes techniques de greffes endothéliales.
Les avantages de la greffe endothéliale pure (DMEK) sont multiples :
– Remplacer uniquement le tissu malade, rien de plus et rien de moins. Cet avantage est notable puisqu’il permet de régler le « problème » sans introduire d’autres « problèmes ». La non addition de stroma avec l’endothélium greffé évite les modifications de courbures et d’épaisseur cornéenne ; la cornée est reconstitué anatomiquement et physiologiquement
– L’intervention est réalisée à travers une micro-incision (< 3mm), similaire aux incisions de la chirurgie de la cataracte : ceci évite les modifications réfractives importantes en post-opératoire.
– Meilleur résultat visuel atteint plus rapidement que n’importe quel autre type de greffe : selon les études, plus de 90% des yeux opérés atteignent une acuité visuelle post-opératoire de 5/10 ou mieux et plus de 80% atteignent les 8/10 ou mieux. Il est exceptionnel que l’acuité visuelle post-opératoire soit moins bonne que l’acuité pré-opératoire ce qui en fait une chirurgie sure.
– Très faible taux de rejet comparé aux autres techniques de greffes : Moins de 1% pour la DMEK, environ 8 % pour les DSEK et dans les 20% pour les greffes transfixiantes.
– Reprises possibles et aisées en cas d’échec primaire du greffon, il est possible de le remplacer.
Les limites de la DMEK consistent en une courbe d’apprentissage plus longue avec deux étapes clés à maitriser: la préparation (pelage) du greffon endothélio-descemétique et son positionnement correct après injection en chambre antérieure. Les études ne montrent pas une plus grande perte de cellules endothéliales après DMEK par rapport aux DSEK. Le taux de détachement du greffon après DMEK varie dans les études publiées entre 5 et 30% et semblait être une des limites à la généralisation de cette procédure, justifiant une surveillance rapprochée post-opératoire et des réinjections d’air en CA récurrentes.
La DMEK en images :
Le prélèvement du greffon endothélial pur est effectué par dissection mineutieuse manuelle, après imprégnation d’un colorant vital bleu pour une meilleure visualisation :
Prélèvement du greffon donneur : étape délicate car il faut manipuler le tissu avec précaution pour respecter au mieux la vitalité des cellules endothéliales.
Une fois prélevé, le greffon endothélial se présente sous la forme d’un fin feuillet, qui s’enroule sur lui même en raison de l’élasticité de la membrane de Descemet.
Aspect du feuillet endothélial après prélèvement (technique de DMEK). Le feuillet est introduit sous cette forme dans la chambre antérieure de l’oeil à greffer, après retrait de l’endothélium malade.
Après retrait de l’endothélium pathologique, le greffon est introduit dans la chambre antérieure de l’oeil au travers d’une petite incision; il est déplissé et doit être « plaqué » à la face postérieure de la cornée, en situation anatomique. Il est important de respecter l’orientation du greffon (les cellules endothéliales doivent être à l’extérieur, au contact de la chambre antérieure, et non au contact direct du stroma receveur).
Les manipulations du greffon dans la chambre antérieure doivent être effectuées délicatement et de manière efficace, malgré les mauvaises conditions de visualisation qui sont généralement de mise dans ce contexte (cornée oedémateuse).
Une fois le feuillet bien positionné contre le stroma cornéen, une bulle d’air est injectée dans la chambre antérieure pour maintenir le greffon en place.
La bulle d’air permet de maintenir le greffon plaqué contre la paroi interne de la cornée. Elle se résorbe naturellement en quelque jours.

bonjour
J ai une dystrophie de fusch des 2 yeux et cataracte. Jai été opérée de la cataracte à gauche en janvier 2025.Ayant un œdème malgré la pommade ODM5 une indication de greffe de cornée a été posée et réalisée en mai 2025.(DMEK) .Malheureusement j’ai gardé de l œdème et je dois faire une 2ème greffe le chirurgien me propose l intervention DSEAk .J ai peur que ma vue soit moins bonne
Je devrais faire l’autre œil en suivant cataracte et si besoin greffe
Ces commentaires sont-ils toujours lus par le Dr Gatinel ? car il semblerait que – le site ne soit pas à jour – il se dit non réactualisé depuis le 13 septembre 2013 ?
Où serait-il possible d’obtenir des réponses svp? c’es important.
La mise à jour du site – afin d’obtenir une réponse à mon commentaire, est’elle toujours d’actualité svp? Merci
Monsieur, ayant été gréffée des deux yeux pour une dystrophie de fuchs , la greffe de mon oeil droit (datant d’il a 25 ans maintenent) semble au bord de la décompensation ( oedeme le matin et forte perte de vison avec astigmatisme fort) et je suis en recherche de solution pour la remplacer selon les nouvelles technologies … greffes biosynthéques avec une lentille externe de correction probablement (?) . cette prothèse est-elle bien aboutie actuellement ? et quelle récupération espèrer?
Par ailleurs j’ai entendu parler d’un greffe lamellaire postérieure pour éviter les oeudémes le la cornée – mais pourrait-on utiliser des cellules de l’autre oeil qui a été greffé lui aussi ou autre chose? et puis faudrait-il que le nombre de cellules résiduelles soient en nombre suffisant?
Voilà, je vous pose peut-être beaucoup de questions – mais elles m’empêchent tellment de dormir en ce moment! Merci pour votre répose à ce sujet ,
Cordialement,
elisabeth, 80 ans
Ps: je suppose qu’après la pose d’une prothése il n’est plus possible de revenir à une greffe residuelle ou complète….?
bonjour,
je veux bien recevoir les actualités concernant la cornéa guttata.
cordialement
Jean-noël Miche
Bonjour,
Je me suis faite opérée de la cataracte congénitale par le Pr Baikoff à Marseille. J’ai un nystagmus aux deux yeux.
En juin 2022, mon œil gauche était à 10/10 et 5/10 à droite (sans correction)
Le 23 février 2023, je me suis pris un objet dans mon œil gauche. Cela m’a créer un ulcère central à l œil gauche. Ma vue a immédiatement baissée. Après s être guéri, j’ai eu un second ulcère. Il c’est ensuite mal cicatrisé. Dans les 1er jours après apparition de mon ulcere son apparu des oedemes corneens aux 2 yeux. Malgres presque 1 an de traitement (ODM 5 goutte, ODM 5 pommade et thealose) mes œdèmes ne disparaissent pas.
Depuis le mois d août, ma vue sans correction est de 3,2 à l œil gauche et 2 à l œil droite. Avec correction j’ai 6 à l œil gauche et 5 à l œil droit.
Le Professeur étant à la retraite depuis 3 ans, je suis suivie par une autre ophtalmo du même service. Lors de mon dernier rendez vous elle m’a fait comprendre qu’elle ne pouvait plus rien pour moi. Je n aurais pas de greffe pour faire disparaître mes œdèmes et ma vue ne progressera pas. Je suis en arrêt depuis 1 an car je ne peut plus rien faire.
Que pensez vous de mon cas ? Pourriez vous me conseiller un ophtalmo specialise dans les oedemes corneens ?
Bonjour,
Merci pour tous ces renseignements.
j’ai été diagnostiquée il y a 2 ans pour une cornea guttata et suivie tous les 6 mois, traitée par collyre Osmodrope free, avec ajout de collyre ODM 5 ces 6 derniers mois , ceci 3 fois par jour.
Je précise que le diagnostique de Cornea gluttata a été confirmé par un collègue consulté à la demande de mon ophtalmologue, mieux équipé pour faire un décompte des cellules. Décompte qui il y a 2 ans, n’avait pas pu se faire en raison de l’évolution sans doute déjà bien avancée de la pathologie.
Lors du dernier contrôle, fait le 4 octobre 2023, le fond d’oeil montre un brouillard identique bilatéralement et ne permettant aucune visibilité. Aussi l’ophtalmologue local passe la main à un spécialiste de la cornée » à Nantes, Paris ou même Caen (J’habite dans le Cotentin), sans me donner d’adresse précise ou me confier nommément à un confrère particulier.
Je suis donc totalement dans l’expectative, ce qui est ennuyeux car je comprends, par mes symptômes constatés et ces résultats d’examen peu encourageants quant à mon devenir, qu’il y a un peu urgence. Or, nous savons tous que les délais pour obtenir un RdV sont très longs.
Aussi, merci de vos conseils pour me diriger vers mes meilleurs spécialistes.
Bien cordialement, HB Fauqueux
J ai été opérée de la cataracte il y a 3 ans… et on m à découvert une cornea guttata à surveiller.
3 ans après, mon ophtalmo me dit que j ai une cataracte secondaire et souhaite la traiter avec une séance de laseryag..
Y a t il contre-indication ?
La greffe n’est justifiée que pour les dystrophies symptomatiques (brouillage visuel maximal le matin). En absence de symptômes, une surveillance annuelle avec éventuel comptage endothélial est indiquée.
bonjour
j’ai 48 ans , depuis un an une cornea guttata bilatérale m’a été diagnostiquée, je souhaiterais savoir si je dois attendre pour une greffe ou pas?
je vous remercie
bonne journée
Je suis inscrite sur une liste d’attente pour greffe de cornée depuis juin 2022 (cornea guttata + cataracte Professeur Gabison). Mes troubles visuels augmentent..
En attendant d’être appelée en greffe quels examens dois je faire réaliser et à quel rythme ?
Quel est le délai moyen pour un appel ?
Je vous remercie de votre réponse.
Bien respectueusement
Il est nécessaire d’attendre que l’oedème se résorbe, car les fluctuations de la correction sont liées à celui-ci. Si l’oedème persiste, il est parfois nécessaire de recourir à une chirurgie (greffe endothéliale).
Bonjour,
suite à une opération de la cataracte il y a 3 mois des 2 yeux j’ai un œdème surtout de l’œil droit avec un voile devant l’œil (le gauche pour moi ça va), au début le chirurgien ne comprenait pas pourquoi j’ai un œdème et à la dernière visite il me dit que j’ai la Cornéa Guttata
évidement comme je suis sans lunette de vue depuis mon opération je le supplie de m’en faire faire, à la fin de l’examen il me donne des lunettes de correction que ma vue ne changerait plus
et que l’œdème allait se résorber mais que ce serra long.
conclusion évidement ça ne va pas c’est pareil je vois toujours trouble et l’opticien est bien ennuyé car il ne trouve pas du tout la même correction que l’ophtalmo.
Pouvez vous me donner des informations pour la suite, que faire pour avoir une meilleure vue *
Merci pour votre réponse
Cordialemnt
Bonjour docteur
Dans le cadre d’une DMEK, peut il arriver qu’on doive remettre plusieurs fois une bulle d air en cas de décollement partiel du greffon (2 fois à qq jours d’intervalle )
Si échec greffe, urgence ou non nouvelle greffe ? D’avance merci
IL est possible d’envisager la correction en LASIK qui ne concerne pas cette partie de la cornée, et n’augmente pas le risque de cornea guttata. Un examen par microscopie endothéliale préopératoire pourra renseigner sur la densité de votre endothélium et l’aspect des cellules endothéliales.
Bonjour
Mon père (83 ans) est atteint d’une cornea guttata et j’ai lu que celle-ci peut être d’origine génétique
De mon côté, je souhaite me faire opérer au laser pour corriger ma myopie (-6D), ma presbytie (+2,5D) et mon astygmatie
Y aurait-il une contre-indication ou une augmentation du risque ?
Merci
Si votre oedème atteint l’épithélium de la cornée, une indication de greffe endothéliale est effectivement justifiée a priori.
Bonjour. Je suis suivie pour une Cornea guttata avec hylivis et gel larmes mon oeil droit me fait très mal il coule la nuit et quasiment toute la matinée avec douleur et sensation de grain de sable cela fait 8 mois l’ophtalmo m’a parlé de greffe mais il ne m’en parle plus est ce moi qui doit le relancer où attendre car là j’ai un oedème de l’oeil qui est insistant
Bjr monsieur
Suite a du produit a vaisselle ds l oeil j ai fait des uveites soigné par trop de cortisone ce qui m a provoquer une catharate .on m a diagnostiquer un syndrome de fucks et j ai été opéré par le professeur …..a Cochin .très vite j ai remarque que mon oeil était plus petit que l autre mais pourquoi ?????avec implant qui clignote a la lumière « Tout pour plaire « .pour le chirurgien il a nié l évidence que tt le monde remarque :quel complexe depuis 20 ans et la ça s empire .,chez l opticien on me dit que l implant est en place ..
Existe il une solution pour reagrandir cet oeil qui fait comme une coquetterie .on dirait qu’il manque une partie et surtout le contour qui a disparu bref les 2yeux sont différents .est ce le fucks qui réduit tt ça ou l operation ratee ???
Est ce que cela va s empirer où il faut que je cligne de l oeil pour le cacher …quel cauchemard depuis j ai honte de regarder les gens ds les yeux. On ne voit que, ça cette asymétrie.avez vs une solution pour que cet oeil
Redevienne comme l autre .
Merci pour votre réponse
Bonsoir. Merci pour votre réponse . C’est bien ce que je craignais. Je vais désormais faire un suivi régulier et le spécialiste m’ informera en tant utile. Merci. Bien à vous
La greffe est indiquée quand la vision est suffisamment altérée, ce qui ne paraît pas être le cas pour ce qui vous concerne.
Bonjour.
Suite à des problèmes de qualité de vision avec mes lunettes, l’ophtalmologiste m’a informé que j’étais atteint d’une » cornea guttata » . Vision peu nette particulièrement au lever, difficulté à supporter les objets de couleur blanche en extérieur ( halo ), halo présent même en journée autour des feux de voitures et ce malgré une dernière correction visuelle et une paire de lunettes achetée récemment. J’ai 70 ans. Le problème n’est pas récent mais s’est accentué brutalement ces derniers mois . Ma vue est-elle mauvaise? Malgré les dernières correction visuelles, la réponse est OUI » pour la vision à grande distance. Le paysage semble « enfumé ou dans un léger brouillard » . NON pour les courtes et moyennes distances ( pas plus de 50m ). Ma question est : » Quand une greffe de la cornée » doit-elle être envisagée ? Étant belge, pourriez-vous m’indiquer un centre de référence pour ce type de problème ? Je vous remercie d’avance pour votre réponse. Bien à vous. Lehardy F.
Je vous remercie beaucoup pour votre réponse rapide.
Bien cordialement
Isabelle
Pas de contre indication formelle mais il est important de limiter le port des lentilles et alterner avec les lunettes quand cela est possible (limiter les phénomènes hypoxiques au niveau de la cornée).
Bonjour, merci pour votre site et vos explications éclairantes.
On vient de me diagnostiquer une cornea guttata à 50 ans (certainement héréditaire, car mon père en a une également, diagnostiquée à ses 75 ans .)
Y a t-il une contre indication au port de lentilles de contact ? Je suis myope (par ma mère ;-) ) et porte mes lentilles 15 heures par jour depuis 35 ans …
Je vous remercie d’avance pour votre réponse.
Bien cordialement
Isabelle
Bonjour je suis suivi à la clinique de l’oeil de mtl boul decarie. Je suis plus ou moins satisfaite et aimerait un 2e avis? 59 femme
Bonjour docteur
J’ai une cornea guttata aux 2 yeux. J’ai bénéficié d’une greffe endotheliale en 2014 sur oeil gauche avec totale réussite 10/10e retrouvé. On m’a fait opération cataracte il y a 1 semaine sur oeil droit qui avait 6/10e. Cornée sèche ce jour et trop de pression donc prescription collyre Geltim en plus des autres collyres pdt 3 semaines pour tenter d’éviter greffe sur oeil droit. Une greffe peut elle être évitée avec uniquement opération cataracte sur cornea guttata ?
D’avance merci docteur
Si vous présentez une cataracte débutante, cette attitude peut être justifiée. Tout dépend du degré de cornea guttata, et de la tolérance de votre cornée à cette condition.
Bonjour,
J’ai 57 ans et un diagnostic de cornea guttata posé. Mon ophtalmo me propose de m’opérer de la cataracte maintenant car ce sera trop risqué pour la cornée vers 70/80 ans. Puis-je avoir votre avis svp sur le bien fondé de cette opération ?
Merci beaucoup d’avance pour votre réponse.
Cordialement.
Anne-Marie
L’intervention est généralement proposée quand un oedème cornéen permanent entrave la vision et empêche d’effectuer confortablement les activités de la vie courante; il est toutefois recommandé de réaliser un suivi régulier, car les résultats de la greffe endothéliale sont meilleurs quand la cornée n’a pas souffert d’un oedème chronique prolongé. La dégradation matinale transitoire traduit la dysfonction endothéliale; la chirurgie peut être réalisée chez les aphakes, elle nécessite simplement alors la mise en place de certaines précautions pour la réalisation de l’intervention. Dans votre casn un suivi s’impose, et il n’y a pour l’instant pas d’indication a priori. Effectuez une mesure de l’épaisseur cornéenne le soir, car le chiffre de 690 est probablement le reflet d’un oedème cornéen diurne.
Merci beaucoup pour cet article.
J’aimerais, si vous le voulez bien, solliciter votre avis pour mon cas qui est un peu particulier.
J’ai aujourd’hui 30 ans. Atteinte d’un syndrome de Marfan, j’ai subi à 18 mois l’ablation bilatérale de mes cristallins en raison d’une subluxation, sans implant. Je suis donc actuellement aphake.
Les premiers signes d’une cornea guttata ont été notés en 2000. Le dernier comptage cellulaire effectué en 2014 mentionnait une cornea guttata de grade 4 étendue, mais la densité périphérique restait satisfaisante, avec une moyenne à 2500.
Mon ophtalmologiste a récemment noté une augmentation continue de l’épaisseur de mes cornées (690 microns à la dernière pachymétrie) et remarque des anomalies de plus en plus évidentes.
Je présente par ailleurs des anomalies du nerf optique objectivées par OCT en 2017 (mais peut-être présente dès la naissance puisque je n’avais jamais passé cet examen avant), et mon champ visuel révèle un déficit périphérique global en augmentation. Je suis traitée par cartéol pour diminuer ma tension oculaire, mais mon ophtalmologiste pense que mon déficit au niveau du champ visuel est peut-être dû en réalité à l’état de ma cornée. Elle a évoqué la nécessité d’une greffe à plus ou moins long terme.
Pour l’instant, cependant, j’ai toujours une acuité visuelle de 10/10 avec correction, et simplement de légers halos le matin, qui disparaissent très rapidement. Je ne suis pas gênée par les anomalies détectées lors du champ visuel. Mais je suis inquiète pour mon avenir professionnel et ma qualité de vision en cas de greffe.
Est-ce qu’une cornea guttata grade 4 peut avoir des conséquences visuelles alors même que la densité périphérique est correcte ? Dans ce cas, à quel moment opère-t-on ?
Concernant la DMEK, j’ai lu que l’aphakie ou les antécédents de vitrectomie constituaient une « contre-indication relative » : dans quelle mesure est-ce vrai ?
Merci pour votre article,
Bien cordialement
M. H.
Le service de Rouen est très renommé pour les indications de greffes endothéliales et leur réalisation, vous pouvez avoir toute confiance dans leur gestion et soins pour remédier à votre oedème de cornée chronique.
Bonjour,
Merci pour votre article très instructif.
J’ai 35 ans et je souffre depuis l’age de 12 ans d’une dystrophie cornéenne avec œdème et une kératopathie épithéliale aux deux yeux. J’ai été opéré à 3 mois de la cataracte par broutage cristallinien par la pars plana.
Les symptômes étaient efficacement traités par l’ophtasiloxane, mais depuis sa disparition je n’ai pas d’alternative thérapeutique satisfaisante : les effets d’ODM5 et Osmodrop ne durent que quelques minutes, même après plusieurs instillations et un temps d’application prolongé (j’ai lu que ces collyres étaient peu efficaces en cas d’affections épithéliales).
Je mets aussi Vismed Gel et VitaNuit ou Vitamine A. J’ai aussi testé sur ordonnance l’huile de ricin : il y a un léger effet anti-oedémateux chez moi mais le produit est irritant à la longue.
Bref, sans ophtasiloxane mon acuité visuelle est passée de 4/10 à 1/10 au max des deux yeux.
Je me suis renseigné sur ophtasiloxane et j’ai compris que ce produit franco-français avait été discontinué pour des questions de coût de remise en conformité du façonnier et en raison de la présence de collyres anti-oedémateux alors même que le pouvoir anti-oedémateux d’ophtasiloxane n’aurait pas été cliniquement démontré. Je comprends donc qu’il n’y aura pas de recommercialisation.
J’ai été examiné par un professeur connu du CHU de Rouen qui a déclaré que la greffe était indiquée dans mon cas lorsque j’aurai épuisé les solutions thérapeutiques. Je sens mon ophtalmo quelque peu réservé sur la greffe et je suis assez frileux aussi.
Que pensez-vous de mon cas? Voyez-vous d’autres solutions thérapeutiques?
En vous remecriant
Bonjour et merci beaucoup pour votre réponse.
Donc, ces verres anti-Lumière bleue n’ont pas vraiment d’utilité, C’est plutôt un produit marketing encouragé par les fabricants de verres et les opticiens !…
Ce qui me gêne c’est cette teinte jaune des verres qui modifie les couleurs et aussi les reflets bleus émis par le soleil, les leds, etc… venant se réfléchir à l’extérieur et l’intérieur des lunettes par moment…
Selon votre avis, je peux donc m’en passer et changer pour des verres correcteurs simplement anti-reflet et anti-UV (contre le soleil), ces verres anti-Lumière bleue ne m’apportant rien de plus même pour l’utilisation de l’ordinateur, de la tablette ou du smartphone !
Qu’entendez vous par modèles ?
Ce filtre anti-Lumière bleue protége t-il les cellules de la rétine empêchant la DMLA ?…
Voir cet article : https://www.ladn.eu/tech-a-suivre/lunettes-anti-lumiere-bleue-business-arnaque/amp/
Merci pour votre attention, bien cordialement.
Il n’existe aucune donnée permettant d’envisager un possible rôle protecteur des filtres bleus sur les cellules endothéliales. Par ailleurs, l’intérêt réel de ces verres est controversé, les preuves d’une réelle efficacité « in vivo » n’ont pas été apportées. La lumière dite bleue est tout simplement une lumière un peu plus énergétique que celle des autres couleurs du spectre visible (le violet est d’ailleurs la couleur la plus « énergétique » et c’est plutôt celle-ci qui est atténuée par les filtres). Des modèles et certaines études cliniques suggèrent effectivement que la lumière violette soit au contraire « bénéfique » en prévenant ou limitant l’évolution de la myopie. Tout ceci devra être confirmé par de futures études.
Je suis atteint de cornea guttata et J’ai changé de lunettes dernièrement car J’ai été opéré de la cataracte d’un seul oeil.
Je porte maintenant des verres anti-Lumière bleue de chez Essilor (Crizal Prevencia) + le matériau Eye Protect System le tout filtrant au moins 35% de la lumière bleue nocive entre 380 nm et 455 nm et ces verres réduisent significativement les reflets parasites, ils sont légèrement teintées jaunes.
Je souhaiterais savoir si ces verres peuvent avoir un effet bénéfique pour la cornea guttata en protégeant l’oeil ?
J’ai pu lire d’autre part que ces verres anti-Lumière bleue pourraient avoir des effets délétères aux dires de Sébastien Point, Docteur en physique, ingénieur en optique et membre de l’association française pour l’information scientifique. Ils alterraient la perception des couleurs, la réduction de la sensibilité en vision de nuit, le dérèglement de l’horloge biologique et la promotion de la myopie…? Est-ce exact ? Je suis étonné !.?..
Merci Docteur de me donner votre avis car ces verres filtrant une partie de la lumière bleue nocive : ordinateur, tablette, smartphone et surtout du soleil qui en émet beaucoup plus…
Qu’en est-il pour la cornea guttata et la protection des cellules ? Ces verres protégeant surtout les cellules de la rétine, parait-il ?
Merci de bien vouloir me répondre précisément car apparemment les avis divergent.
Bien cordialement.
L’oedème cornéen matinal ne provoque pas de voile noir, plutôt un trouble de la vision qui cède en quelques heures.
J’ai 62 ans, mon ophtalmologue m’a parlé de cornea gutta et de surveiller ma vision au réveil. J’ai un léger voile noir le matin, dois-je consulter ? si on ne fait rien quel est le risque ?
merci de votre conseil
Il convient peut être de privilégier des gels aux substances plus liquides, dont le pouvoir de couverture est moins rémanent sur la cornée en cas d’irrégularités de surface.
Lorsqu’un problème de surface inconfortable est concomitant d’une dystrophie de fuchs traitée par osmodrop et odm5, est-ce que vous proposez certaines larmes artificielles/gel ?
Merci par avance
Une intervention est possible et justifiée si c’est bien la décompensation de la dystrophie endothéliale qui explique votre baisse de vision.
Bonjour,
j’ai 42 ans et on m’a découvert une cornea guttata il y a 5 ans, heureusement pour l’instant unilatérale. À cette occasion on m ‘a également découvert une hypertension aux deux yeux.
Depuis petite , je porte des lunettes pour un gros astigmatisme.
Mon traitement actuel: Geltim LP.
Lors de ma dernière consultation mon oeil gauche était à 1/10.
Je pensais que des que les résultats seraient aussi mauvais, alors on me proposerai enfin la greffe. Néanmoins, je sens mon ophtalmo pas du tout motivé à cette opération, il m’a meme dit que j’étais » a cote de la plaque » si je pensais être rapidement opérée. Il me dit quand vous aurez l’oeil tout blanc, on en reparlera.
Pourtant, au quotidien, je trouve cela très dur à supporter. ( je suis bien consciente que bien des gens malvoyants, aimeraient y voir aussi mal que moi!!), pour autant, cela commence à prendre beaucoup trop de place dans mon quotidien.
Ma vision à gauche n’est qu’un grand flou lumineux…..tous les matins j’ai l’oeil qui coule, qui est très rouge, et il faut des heures pour que cela passe….j’en viens meme a ne plus ouvrir l’oeil pendant des jours, ce qui est encore pire….Il m’arrive de devoir m’arrêter en voiture, tellement je suis éblouie….), parfois la douleur persiste meme oeil fermé.
Je suis infirmière, et meme avec mon oeil droit valide, j’ai du mal à faire la » mise au point » pour des actes précis…( prise de sang par exemple).
De plus je vis dans les iles, avec beaucoup de soleil, aucun professionnel sur place….
Puis je exiger qu’on m’opere, ou est ce vrai? je suis a cote de la plaque et on m’operera quand je serai plus agée….
Les suites de l’intervention sont parfois prolongées, car la réduction de l’oedème de cornée se fait lentement et que ce n’est que lorsque celui-ci a significativement diminué que la vision commence à s’améliorer.
bonjour
J’ai été opérée d’une greffe de la cornée par la technique du laser il y a 4 mois (cornée guttata) ; j’ai 85 ans
Pour l’instant je ne voit aucun progrès ; ma vision reste à 3 dizièmes
On me dit que c’est normal et qu’il faut attendre 6 mois ou même 1 an
Merci de votre réponse
Il faut vérifier la densité de cellules résiduelles, la présence de symptômes de guttata évoluée (baisse de vision transitoire entre le réveil et la première heure de la journée : oedème cornéen nocturne), pour trancher entre intervention simplet ou intervention + greffe type DMEK.
A priori pas de risque particulier pour vos yeux avec le traitement prescrit.
Bonjour,
J’ai 59 ans et on m’a diagnostiqué une cornea guttata il y a environ 5 ans.
Aujourd’hui on me prescrit des biphosphonates pour une ostéoporose sévère.
Dois-je craindre pour mes yeux (je sais que les bisphosphonates peuvent provoquer des uvéites) ?
Cela peut-il majorer ou accélérer la cornea guttata ?
Merci
Bonjour
J’ai une légère cataracte, doublée de guttata, et mon ophtalmo pense que l’opération de la cataracte, n’accélère la guttata, et il est récalcitrant à effectuer la double opération du fait d’un risque de mauvais résultat
Qu’en pensez vous
Malheureusement il n’y a pas encore d’alternative a la greffe de cellules endothéliales pour traiter la cause d’une dystrophie endothéliale décompensée avec oedème de la cornée. Il est important de réaliser un comptage endothélial régulier, et ne pas trop retarder la greffe si la cornée devient trop oedémateuse. Les progrès ont été importants au cours de ces dernières années et il n’est pas impossible que de nouvelles solutions apparaissent dans un futur proche (cellules souches ou endothéliales injectées in situ, etc.)
Si l’opacité cornéenne et le trouble visuel qui en résulte sont bien liés à un oedème cornéen, il pourra certainement être envisagé de réalisé une greffe endothéliale (DMEK) en l’absence de résolution spontanée.
Bonjour
J’ai 65 ans. J’ai été opérée il y a un peu plus de 2 mois de la cataracte à l’œil droit. Depuis j’ai un voile important qui gène ma vision et s’intensifie avec la lumière. Je vois beaucoup moins bien qu’avant mon opération. J’ai appris lors de ma dernière visite chez mon ophtalmologiste qu’en fait j’étais atteinte de Guttata cornéa, J’ai eu également à cet œil un herpes, il y a 3 ans. Je prends actuellement du valaciclovir à cause du risque d’herpes et j’ai des gouttes de Dexafree et Osmodrop.
J’aimerais savoir si je vais récupérer un peu d’acuité visuelle où si c’est définitif, mon ophtalmologiste me répond qu’il n’en sait rien…. Je suis angoissée et inquiète quant à l’avenir.
Merci de bien vouloir me donner votre avis.
Cela dépend du rythme évolutif de votre guttata. Il n’y a pas de règles bien précises, et en fonction de la densité cellulaire, de l’aspect des cellules endothéliales notamment, votre ophtalmologiste devrait pouvoir vous délivrer un pronostic un peu plus précis.
Bonjour, atteinte d’une corneà guttata décelée depuis 6 ans sans symptômes, âgée de 67 ans, je voudrais savoir si systématiquement ce symptôme va évoluer vers la maladie de Fuchs? Je n’ai pas voulu faire un deuxième contrôle de la cornée pour éviter de connaître la date d’échéance de la maladie et combien de temps il me restait avant sa déclaration. Merci pour votre réponse.
Il est assez simple de convertir une page web en pdf avec un logiciel adapté (conversion fichier html en pdf). Un copier coller de contenu dans un logiciel d’édition de texte est également aisé à réaliser.
Bonjour dr Gatinel
Je vous remercie pour votre cours , je prépare la PAE , et vos cours sont aussi simple et bien expliqués , Ya t il une version PDF que je peux télécharger pour bien préparer mon concours ?
PS même pour d’autre cours svp ça sera aussi utile
Les douleurs sont provoquées par des érosions épithéliales, elles mêmes secondaires à l’oedème cornéen. Heureusement, la chirurgie par DMEK est dorénavant proposée à un stade où il n’y a pas encore assez de d’oedème stromal pour provoquer des troubles de l’adhérence de l’épithélium.
Je souffre de cornes guttata . J’ai eue une greffe de cornée à l’œil gauche il en 2015 à l’hôpital Jules Gonin à Lausanne ( je suis suissesse ) . Maintenant l’oeil droit est atteint . Avant la première opération j’avais de terribles douleurs . Terribles. Personnes ni dans ce partage ni dans les articles et symptômes ne parle de douleurs . Est ce exceptionnel ? Je crains de devoir repasser par là.
Merci de me répondre .
Le traitement laser (excimer) vise à induire une cicatrisation plus marquée de l’épithélium de la cornée, afin de réduire le risque d’érosions superficielles liées à l’oedème chronique de la cornée.
Ma mère souffre de la maladie de Fuchs depuis de nombreuses années Elle a subi 3 greffes de cornée.Sa dernière greffe date de juillet 2018 mais même si la greffe est réussie, elle a un œdème très important et sa vue se dégrade régulièrement. On lui propose un traitement chirurgical par laser.Dans quel but? Peut-elle espérer que cela va stopper sa perte visuelle? MERCI
Tout dépend du degré de perte endothéliale. Si la guttata est avancée, avec début d’oedème cornéen, il est préférable d’opter pour un implant monofocal. Une bonne transparence cornéenne est un prérequis pour un rendement optique optimal avec les implants multifocaux.
Peut on bénéficier d’implants progressifs lorsque l’on est atteint de cornea guttata?
Le collyre ODM 5, hyperosmolaire, remplace l’Ophtalsyloxane.
Bonjour,
Je suis attente de l’affection Cornea Guttata depuis de nombreuses années et j’utilisais le collyre Ophtasyloxane pour me soulager.
Mais il n’est plus commercialisé.
Pouvez-vous svp, me recommander un équivalent ?
Merci, cordialement
MB
Même si les fluctuations visuelles sont fréquentes après DMEK, vous pouvez effectuer un équipement correcteur en lunettes de manière à profiter au mieux des effets de la chirurgie.
J’ai subi, il y a cinq semaines, une greffe de cornée (DMEK) aux Quinze-vingts. Ma vision de l’oeil opéré est meilleure, mais la lecture sur papier ou sur écran (nécessité absolue de mon métier) reste très compliquée, parce que du côté de l’oeil opéré, les lettres lues se bordent d’une sorte de redoublement plus clair.
La chirurgien(ne) me dit que ce sont des phénomènes optiques aberrants qui disparaîtront peut-être mais peut-être pas.
Ma question est de savoir s je dois faire refaire mes lunettes maintenant ou attendre, bien que je peine à lire longtemps.
PS : l’ordonnance de lunettes mentionne
De loin : OD : -2 (-1,25 à 150°) OG : -4,25 (-0,25 à 55°)
De près : add + 3 pour les deux yeux
Dans la plupart des cas, s’il existe une indication à la greffe endothéliale (DMEK), celle-ci peut être réalisée dans le même temps opératoire que la chirurgie de la cataracte. Il est important de la réaliser s’il existe des signes de décompensation endothéliale préexistants (baisse de vision accentuée le matin au réveil, au cours des premières heures de la journée).
Ma femme doit être opérée de la cataracte et présente une cornea guttata. Vision actuelle 5/10
La cornéa guttata augmente les risques d’echec de l’opération de la cataracte
Alors faut-il opérer d’abord la cornéa gutatta, puis la cataracte, ou faire l’inverse, ou même les 2 en même temps.
Son chirurgien préfére opérer la cataracte puis la cornea ou même faire les deux (sans greffe de cornée?
Il suffit de réaliser un examen clinique à la lampe à fente, (examen à fort grossissement de l’endothélium de la cornée), ainsi qu’une microscopie spéculaire et/ou une microscopie confocale de l’endothélium.
Bonsoir,
Mon père est atteint de Cornea guttata, il a 83 ans et a été diagnostiqué il y a une dizaine d’années, malheureusement il est progressivement devenu aveugle. Du fait, d’une forte probabilité héréditaire, comment puis je savoir si je souffre également de cette maladie ?
J’ai 55 ans, myope/astigmate – dischromate
Merci pour votre aide
votre site est très instructif.
Je suis atteinte de cornea guttata et traite d’oedème de cornée après opération de la cataracte (par le professeur X à Lyon) avec des gouttes de ODM et de Vismed pour diminuer le voile .
Je souhaite suivre de près les progrès dans le traitement de cette pathologie car à 74 ans je voudrais conserver absolument un confort visuel convenable.
Merci d’avance pour vos publications