A quoi correspondent les plis de capots en LASIK ?
Les plis du capots (ou stries) sont généralement provoqués par un déplacement partiel du capot de LASIK dans les minutes ou heures qui suivent la chirurgie. Ce déplacement est le plus souvent provoqué par un ou des frottements intempestifs de l’oeil par le patient; il peut également être induit par un traumatisme local. Les plis intéressent toute l’épaisseur du capot, et sont à distinguer des « micro plis » (ou micro stries) qui sont liés à des microtraumatismes du capot, qui intéressent sa partie stromale superficielle (couche de Bowman). Les plis sont parallèles et orientés, le capot étant « froissé ». Les microplis sont en revanche peu orientés, et leur trajet plus sinueux.
Au delà de 24 heures environ, l’adhérence du capot à la cornée sous jacente est suffisamment forte pour que le risque de déplacement du capot soit négligeable en cas de frottements superficiels.
Tout déplacement du capot en dehors de son lit est susceptible d’induire des plis, dont l’orientation renseigne sur la direction de la force exercée contre le capot. Par exemple, quand les plis sont horizontaux, le capot a subi un déplacement vers le haut (doigt). La survenue des plis de capot est une complication rare après LASIK : incidence de plis impliquant une reprise chirurgicale estimée à moins de 1% à l’époque du LASIK au microkératome (1).
Le facteur causal des plis est donc mécanique. Les clignements des paupières ne sont pas susceptibles de déplacer un capot de LASIK initialement bien réalisé et repositionné.
Facteurs de risque de déplacement de capot de LASIK avec plis
– la finesse : les capots fins (100 microns et moins) sont moins résistants aux forces tangentielles qui induisent les plis
– la découpe au microkératome mécanique : les bords du capot ont alors un raccord tangentiel avec la périphérie, contrairement aux découpes réalisées au laser femtoseconde (bords abrupts qui s’engrènent bien dans le sillon périphérique)
– la réalisation d’une charnière étroite (moindre stabilité du capot)
Symptômes de déplacement du capot et de plis
– réduction de la vision, dédoublement de l’image, souvent perçu dans une direction perpendiculaire à l’orientation des plis. Cette diplopie est nettement perceptible avec les lumières vives, qui se « diffractent » dans une direction particulière.
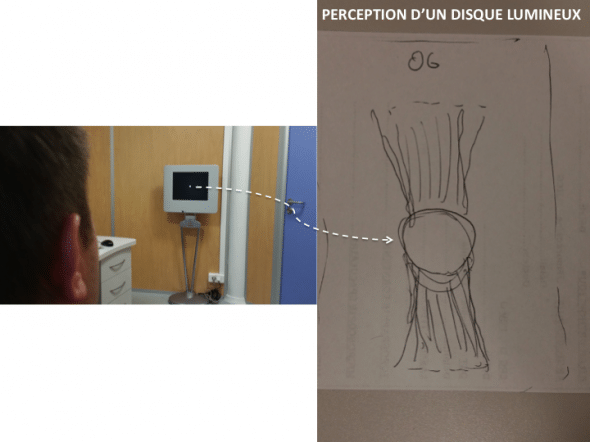
L’oeil perçoit des trainées lumineuses autour des lumières vives, par diffraction dans une direction perpendiculaire aux plis (à droite: dessin du patient décrivant de manière illustrée sa perception: les plis responsables sont représentés sur les illustrations plus bas)
– sensation de gêne, de corps étranger sous la paupière, irritation
Quand les plis sont périphériques et épargnent l’aire pupillaire, ils peuvent ne pas avoir de retentissement visuel, les symptômes ressentis sont alors restreints à une simple gêne au clignement.
Signes objectifs
Les plis sont facilement observables à l’examen à la lampe à fente: ils sont particulièrement bien vu en rétroillumination. Ils se caractérisent par la présence de fines opacités linéaires, d’un aspect strié du capot.

Aspect de plis de capot à la lampe à fente, en rétro illumination. Ces plis et stries sont globalement horizontaux, le capot est plissé selon une direction de bas en haut.
L’irrégularité engendrée à la surface de la cornée est bien visible en lumière bleue après instillation d’une goutte de fluoresceine. Le sommet des plis est « flou – négatif ».
L’examen topographique (courbure axiale) peut mettre en évidence une irrégularité non systématisée, mais ce signe n’est pas toujours perceptible. L’examen aberrométrique n’est souvent pas contributif, en particulier si les plis n’induisent pas d’irrégularité topographique majeure. Dans certains cas, l’examen par aberrométrie double passage (OQAS/ HD Analyzer) peut avoir un intérêt et montrer la diffusion induite par les plis.
Traitement des plis
Si les plis induisent une gêne visuelle importante et que la prise en charge est précoce, il est indiqué de réaliser un traitement chirurgical qui repose sur le « défroissage » du capot. Celui-ci fait appel à différentes techniques, qui consistent à resoulever le capot et le manipuler avec précaution, de manière à ôter les plis et les stries. Quand la prise en charge est rapide (ex: détection de plis liés à un frottement juste après l’intervention), le repositionnement du capot est aisé, et la récupération très rapide. Quand les plis sont anciens, ils sont « fixés », notamment par l’épithélium qui tend à « combler » les creux et s’amincir sur les sommets formés par les plis. Dans ce contexte, il est alors nécessaire de réaliser une désépithélialisation centrale, pour mieux « défroisser » le capot. L’oedème stromal consécutif à cette désépithélialisation participe à la réduction des plis. Il est impératif d’éviter au maximum la pose de sutures, et de poser une lentille pansement en fin d’intervention (celle-ci doit être laissée en place au moins une semaine).
Le pronostic visuel est généralement bon, mais la récupération après une procédure de reprise pour plis est longue (quelques semaines).
Le véritable traitement des plis est préventif : utilisation du laser femtoseconde, repose soigneuse du capot en fin d’intervention LASIK, prescription de lunettes et coques de protection, éducation du patient (ne pas se frotter les yeux au décours de la chirurgie).
Références
1) Vessaluoma et al. Corneal stromal changes induced by myopic LASIK. Invest Ophtalmol Vis Sci, 200;41:369-376


Bonjour,
J’ai fait un lasik le 6 fevrier 2025, pour ma myopie ,à part que la nuit du samedi à dimanche je me suis réveillé avec des bandages défait , j’ai dû frotter le coin de mes yeux surtout le gauche , je me retrouve avec des yeux très rougis et douloureux mais qui s’atténue avec les gouttes de vismed. Mon chirurgien me prends le lundi et me dit que tout va bien , le capot n’a pas bougé mais pour moi ma vision s’est altérée depuis dimanche ( dédoublement vers le haut quand il y a de forte lumière, un très léger voile devant l’œil gauche , halo lumineux)c’est inconfortable. Je retourne la voir 2 semaines après parce malgres les gouttes très régulières de vismed , rien ne change.Il ne voit pas de plis , ma correction est très bonne et n’envisage pas du tout de me re lisser les yeux même si j’ avais un micro plis parce qu’il craint que je perd de la vision et que ça pouvait etres très risqué.Est-ce que je vais devoir rester
Bonjour,
Je me suis faite opérée le 11 octobre par lasik femtoseconde pour hypermétropie et astigmatie. Oeil gauche parfait. Oeil droit aussitot levée de la table, gene occulaire comme la sensation d’un gravier dans l’œil et vision flou de près comme de loin. Visite de controle le samedi > le chir m’informe avoir eu du mal à remettre le capot et qu’il nest pas bien repositionné. Reoperation le 14 (torsion du capot au niveau de la charnière) > resoulevement et lissage avec pose de lentille 72h… Une semaine après, je vois mais c’est flou … le travail sur écran est impossible. Est-ce normal ?
Il est possible que le déplissage soit suffisant pour faire disparaître les plis; cependant, si la gêne persistait (en raison d’un déplissage insuffisant), il faudrait alors prévoir de retirer l’épithélium en regard des plis et re déplisser le capot. L’épithélium, qui est une tunique de cellules recouvrant la cornée, peut recouvrir les plis et les « figer », et dans ce cas son retrait est nécessaire. La cicatrisation après désépithélialisation et déplissage prend quelques jours.
Bonjour,
Je me suis fait opérer mardi vers 16h, apparemment tout s’est bien passé.
Mercredi matin vers minuit j ai eu une douleur vive en ouvrant les yeux mais que du côté gauche, j ai immédiatement eu l’impression d’avoir un corps étranger dans l’œil malgré le port des coques.
Aujourd’hui donc jeudi, contrôle et le capot fait des plis. Il m’a manipulé en ouvrant nettoyant et lissant mais des plis persistent, selon lui ça partira seul maintenant, vous en pensez quoi ?
Je recontrole mardi pour voir si les plis sont partis.
Merci
Bonjour Docteur, je me suis faites opérée au Lazic en 2005 puis une retouche sur l’oeil gauche en 2006. Depuis 5 à 6 ans j’ai l’oeil gauche plus fragile qui larmoie régulièrement. Et depuis 2 mois, très forte douleur au réveil qui s’aggrave et qui me réveille désormais la nuit. Maux de tête persistant dans la journée. L’impression est la suivante : Sensation de corps étranger à un endroit précis de l’oeil gauche qui cause la douleur le matin ou la nuit. Après avoir vu un ophtalmo, ce dernier m’indique un microplissement du capot (sans invasion épothéliale) et une discrtète KPS nasale. Je n’ai pas de solution à mon soucis, le collyre ne résoud rien. Qu’est il possible de faire, quel est votre avis ? Merci.
Bonjour, Je suis à 3 mois , qu’elle est le mieux suite à mes gênes évoqué ci dessous il faut que j’attends ou que je retourne consulter , ça peut prendre combien de temps à ce remettre ?
Je travail sur ordinateur c’est gênant d’avoir un oeil qui voit mal en permanence pour lire sur l’écran .
Cordialement
Thomas
Le chirurgien m’a dit que c’était vraiment faible, le dernier coup qu’il a frotter directement avec une éponge l’oeil il a réussi à les bouger j’ai eu une très bonne vision pendant quelques jours puis c’est Revenu.
Quand vous dîtes il faut attendre, ça peut durer combien de temps ?
Merci
Si les plis n’ont pas été totalement traités avec une technique adaptée, les symptômes visuels peuvent effectivement persister. Le pronostic dépend de l’importance des plis (si en cause, pas beaucoup d’amélioration spontanée à attendre), ou des microplis (amélioration possible dans le temps).
Bonjour, je me suis fait opérer au lasik le 4 mars , dès le début j’ai eu des difficulté avec mon oeil gauche , des micros plis ont été détecté mais je n’ai jamais eu de reprise a chaque rendez vous on me dit que c’est rien que ça va passer . Aujourd’hui j’ai toujours une gêne avec cette oeil pour lire et a la lumière.
Les lumières Vive j’ai des traînés a l’horizontale.
Le chirurgien m’a frotter l’oeil avec une éponge 3 fois sans relever le capot , ça s’améliore au bout d’une semaine et la gène reviens petit a petit.
J’arrive à 3 mois , il y a t’il des améliorations possibles avec ou sans chirurgie ?
Merci
Merci pour votre réponse !
Il faut donc attendre encore combien de temps à votre avis ?
Attendre le controle à M2 ? L’évolution attendu c’est quoi ? La réduction des microplis est possible avec la cicatrisation ?
Je mets des gouttes de Thealose 6 fois par jour. Et Vismed 3 fois par jour. C’est trop ? Le ttt de la sécheresse oculaire peut aider la cicatrisation et la disparition des microplis ?
Merci beaucoup !
Manon
Les microplis peuvent avoir une incidence sur la vision, en fonction de leur nombre et leur orientation. Quand ils sont orientés dans des directions parallèles, ils tendent à induire une diffusion lumineuse orientée (perpendiculairement aux plis, et en tenant compte de l’inversion rétinienne), sous forme de stries (fins pinceaux lumineux qui partent de la source lumineuses). L’indication d’une reprise est posée au cas par cas, a priori il est encore trop tôt pour se prononcer dans votre cas.
Bonjour,
Je me suis faite opéré d’une myopie (-3 et -3.25) par lasik le 24/03/2022. Au contrôle à 24h j’avais un micro plis horizontal bas à l’œil droit et à l’examen de 3 semaines j’avais des microplis bas et sur le côté au niveau de l’œil droit. Aujourd’hui vision à droite est plus flou devant un ordinateur et le soir ; avec halos lumineux ! Je suis presque à 1 mois de l’opération : mon œil gauche RAS mais mon œil droit : sécheresse oculaire, flou visuel ordinateur et le soir, maux de tête type migraine ophtalmique à droite le soir.
Pensez-vous que c’est lié aux microplis ? Est-ce que ça passe tout seul ?
Mon ophtalmo m’a donné des gouttes pour la sécheresse oculaire et je la revois à M2.
Pensez-vous qu’une ré-intervention est nécessaire au niveau de l’œil droit ?
Je vous remercie.
Manon
Après autant de reprises pour des symptômes parfois sans rapport avec le LASIK (corps flottants) il peut arriver que les capots présentent des microplis ou plis qui dans votre cas sont malheureusement difficile à corriger, étant donné le nombre de retouches déjà effectuées. Il existe en effet des risques de complications comme l’invasion épithéliale, etc. Il est a priori peu probable que l’on puisse vous procurer une vision « optimale » dans ce contexte, du moins par le biais d’une retouche chirurgicale.
Bonsoir,
Je me suis fait opérer avec la technique du lasik des deux yeux en avril 2002. j’avais une forte myopie, -7 sur les deux yeux. j’ai acquis une vision de 12/10ième après cela.
Plusieurs mois se sont écoulés et j’ai constaté une gènes sur les deux yeux, halo de lumière de nuit et dédoublement de certains détails de jour comme des oiseaux en pleins vols.
Je suis donc retourné voir mon ophtalmo pour lui faire part de mes gènes et il m’a fait une nouvelle intervention.
En tout je me suis fait retoucher les deux yeux trois fois durant 5 ans, sans trouver de solution a mon problème de corps flottant (j’ai appris plus tard en 2012 que les corps flottants sont la conséquences d’une forte myopie, donc impossible à faire disparaitre).
En 2012 suite à une grosse grippe j’ai eu une baisse de la vision sur mon œil droit, et suis revenu consulter mon ophtalmo, qui a décidé de faire un lavage de l’œil. ouverture du capot nettoyage et fermeture. malheureusement le lendemain j’avais un capot qui avait ondulé (j’ai du gratter l’œil durant mon sommeil ? )
Mon capot était à ce moment là extrêmement fin, du fait des 4 interventions faites au court des 10 ans.
J’ai reconsulté à nouveau mon ophtalmo qui m’a fait comprendre qu’il n’y avait pas encore de technique sur pour déplisser le capot.
Je vis depuis ce jour de janvier 2012 avec un œil droit qui voit flou.
Ma question est la suivante : Je cherche à voir un spécialiste pour faire un bilan de mon problème et qu’il me trouve une solution pour le résoudre, et ainsi recouvrer une vue optimal.
Merci pour vos retour et votre aide.
Cordialement
Une reprise opératoire pour plis de capot après LASIK effectuée à plus de quelques heures après la chirurgie initiale impose la désépithélialisation. Il est normal que la vision fluctue encore à J+4. Les couleurs plus estompées sont probablement la conséquence d’une réduction globale de la sensibilité aux contrastes, qui est normale à ce stade. Il est possible de rincer votre oeil avec des solutions adaptées, en prenant garde toutefois de ne pas déloger la lentille (irrigation douce).
Bonjour,
À J+21 j’ai été reopéré pour remettre le capot et lisser les plis. L’opération c’est très bien passé, mon chirurgien m’a confirmé qu’il n’y avait plus de plis. Il y a eu désépithélialisation. De ce que j’ai compris, la récupération de la vision finale peut prendre d’un à trois mois.
Je suis à J+4 et pour l’instant je suis rassurée car, mis à part une fluctuation au cours de la journée, globalement chaque jour est meilleur. Par ailleurs, même si ma vue se stabilise ainsi, la vision avec les deux yeux est beaucoup plus confortable qu’avant la reprise.
Cependant, les couleurs sont plus fades à l’oeil opéré. Est ce que cela est dû à la différence de netteté de l’oeil? Ou à la cicatrisation de l’épithélium ?
Enfin, ayant eu comme consigne de ne surtout pas toucher mon oeil, j’ai tellement peur que je n’ose rien faire. Puis-je nettoyer mon oeil avec du Dacryoserum avec la lentille dans l’oeil sans craindre une infection?
Je vois remercie d’avance pour vos réponses.
A ce délai, il est très peu probable qu’un geste minime comme toucher l’œil provoque un déplacement du capot. Ceci n’est possible que dans les quelques heures qui suivent l’intervention.
Bonjour,
Opéré au LASIK il y a 10 jours, j’ai par mégarde hier soir (J+9) touché brièvement avec mon doigt la cornée de l’œil gauche (en voulant décoller délicatement certains cils collés à cause de toutes ces gouttes qu’on doit mettre dans les yeux… et sans faire exprès ça a touché…). Je ne pense pas qu’il y a eu de mouvement latéral (verticalement et/ou horizontalement), mais à l’échelle des micromètres, sait-on jamais… Et depuis, j’ai l’impression que la vue est plus floue de cet œil. J’ai laissé passer une (bonne) nuit de sommeil, pensant que ça pouvait être lié à de la fatigue, mais c’est persistant depuis ce matin.
Je vais me rendre dès que possible dans le centre où l’ophtalmologiste m’a opéré, mais pensez-vous qu’il peut s’agir d’un ou plusieurs pli(s) de capot, même si vous dites qu’au-delà de 48h (à fortiori à J+9) il faudrait un fort traumatisme pour déplacer quoi que ce soit ?
Même si c’était léger, il y a eu contact entre le doigt et la cornée, et pas simplement un frottement d’œil via la paupière, donc ça m’inquiète un peu….
Merci par avance pour votre réponse.
Bonsoir, merci pour votre réponse.
Cet après midi, le médecin m a enlevé la lentille pansement et m a dit qu il n y avait plus aucun plis. Il n a pas vérifié ma vue mais ce soir je m aperçois que ma vision n est toujours pas nette. Je pensais que c etait dûe aux gouttes mises pour retirer la lentille. J ai un rendez vous dans 3 semaines je n ose pas encore le déranger au sujet de ma vision floue. Pensez vous que le capot aurait pu rebouger si je m etais touchée la paupiere sans m en rendre compte ce soir?? Est ce que ma vision peut s améliorer ? je perds espoir, toutes les personnes que je connais ont retrouve toute leur capacité le lendemain.
Merci par avance
Les fluctuations sont possibles après reprise pour plis, surtout si votre ophtalmologiste a recouru à une désépithélialisation de la surface du volet (comme cela est recommandé quand les plis ont plus de 12h). La chirurgie des plis n’occasionne généralement pas de séquelles visuelles.
Bonjour
Je me suis fait opéré vendredi et à l examen d hier, j avais des plis, je me suis refait opérer hier matin de l oeilbdroit avec la pose d une lentille en fin d intervention. Hier soir, j avais l impression de voir net et ce matin c est flou, est ce normal?
Les plis ne peuvent apparaître sans un traumatisme très important une fois la cicatrisation initiale effectuée (24h environ). Une simple manipulation de l’oeil à un mois parait très peu vraissemblable.
Bonjour,
Est-il possible que des plis se forment sur le capot 1 mois après l’intervention par une quelconque manipulation de l’œil ?
Par avance merci.
Il est encore un peu tôt pour juger de l’efficacité de ce geste, surout si l’épithélium a été ôté pendant l’intervention pour relisser le capot. Si la gêne persiste, c’est que 1) soit le pli a persisté 2) la vision double est liée à autre chose… Interrogez votre chirurgien à ce sujet.
Bonjour, je me suis faite opérer le 14 Mai pour une petite myopie avec la manière LASIK. Le lendemain, mon œil gauche voyait encore un peu flou mais très net de loin, je voyais des halos de lumière seulement sur cet œil et dans les environnements un peu sombre je voyais une différence entre les deux yeux. A ma visite post-opératoire du lendemain, ma chirurgienne m’a dit d’attendre une semaine et qu’avec les gouttes ça irait mieux. 1 semaine après elle me dit que j’ai un petit pli qui s’est formé au niveau du capot et qu’il faut retourner sur la table pour l’enlever. J’y suis donc retournée le 28 mai et durant 2 jours je n’y voyais absolument rien de l’œil gauche, tout flou et impossible de lire. Elle m’a dit que ça allait durer quelques semaines mais voilà, cela fait 4 jours, j’ai retrouvé ma vue donc je ne vois plus flou mais je ne vois pas de différence entre avant la reprise et après. Toujours cet œil un peu moins net, et des halos de lumières seulement sur cet œil, comme avant la reprise. Est-ce normal ?