Le LASIK
📋 Sommaire
Le LASIK est la technique de chirurgie réfractive cornéenne la plus couramment pratiquée pour corriger la vision des myopes, hypermétropes, astigmates et presbytes grâce au laser.
La définition du mot LASIK correspond à un acronyme de Laser in Situ Keratomileusis (kératomileusis par laser in situ). « Kerato », « mileusis » et « in situ » sont des mots d’origine grecque qui signifient respectivement « cornée », « former », « au sein de ». Le kératomileusis est une sculpture de la cornée effectuée en son sein, c’est-à-dire dans son épaisseur, qui est appelée stroma cornéen.
Le LASIK est, suivi de la PKR, la technique de chirurgie réfractive la plus courante dans le monde. On estime que plus de 40 millions d’interventions de LASIK ont été effectuées dans le monde depuis 1999 : cette technique de référence fournit le plus fort taux de satisfaction ressentie parmi les chirurgies dites « de confort ».
Le LASIK est une technique sûre, qui fournit d’excellents résultats visuels et permet aux opérés de ne plus porter de lunettes ou de lentilles de contact.
✅ Points clés sur le LASIK (données 2024-2025)
- Efficacité : 88 à 95 % des patients atteignent une acuité visuelle de 10/10 sans correction ; le LASIK guidé par topographie (TG-LASIK) atteint 91,8 %
- Satisfaction : Taux de satisfaction de 92,6 à 98 % selon les méta-analyses récentes (> 68 000 procédures analysées)
- Précision : La proportion d’yeux avec réfraction dans les ±0,5 D est significativement plus élevée avec le LASIK qu’avec les techniques d’extraction lenticulaire
- Sécurité : Complications menaçant la vision < 0,1 % ; complications du capot (plis) : 0,73 %
- Personnalisation : Traitements guidés par topographie ou front d’onde, compensation de la cyclotorsion, centrage sur l’axe visuel, IA pour l’optimisation des profils d’ablation
Principe du LASIK
Le LASIK est effectué sous anesthésie locale (gouttes anesthésiantes). Ce procédé de chirurgie réfractive ne concerne que la cornée, et permet la correction d’un large éventail de myopies, d’hypermétropies et d’astigmatismes.
Le LASIK comporte trois étapes principales : la découpe du capot (volet superficiel) stromal (automatisée par un laser femtoseconde), la photoablation correctrice délivrée par un laser excimer sous le capot, puis la repose du capot.
Les 3 étapes du LASIK
1) La première étape consiste à réaliser un volet superficiel (ou capot) à la surface antérieure de la cornée.
2) Le volet est délicatement récliné pour mettre à nu la couche cornéenne appelée « stroma », qui est ensuite remodelée par le laser excimer (la correction laser, appelée « photoablation », est délivrée dans l’épaisseur de la cornée).
3) Le volet superficiel est ensuite reposé et recouvre la zone ayant reçu la photoablation.
La création du volet est spécifique à la technique du LASIK. Elle s’effectue très majoritairement avec le laser femtoseconde.
En LASIK, il n’y a pas de geste intraoculaire ni de pose d’implant. La technique LASIK est, avec la PKR, celle qui sollicite le moins de gestes purement manuels lors de sa réalisation.
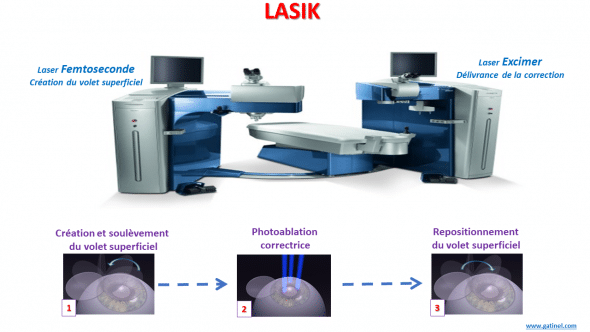
Principales étapes du LASIK : création du volet superficiel (capot) grâce au laser femtoseconde, soulèvement de celui-ci, délivrance de la photoablation correctrice avec le laser excimer, et repose du volet superficiel.
La technique de l’opération LASIK requiert donc l’utilisation du laser excimer. Ce laser est nécessaire pour remodeler la cornée en profondeur, au sein du stroma cornéen, afin de compenser un défaut optique et corriger la vision des myopes, hypermétropes et astigmates, tout en tenant compte de l’éventuelle presbytie pour optimiser la stratégie de correction chirurgicale. Le laser excimer est le laser le plus fin pour la chirurgie cornéenne : un impact possède une précision de l’ordre de 0,25 microns (soit 0,00025 mm).
Préalablement à la sculpture au laser excimer, il faut réaliser le tracé du capot au moyen d’un autre type de laser : le laser femtoseconde. Certains chirurgiens, qui ne disposent pas de la technologie femtoseconde, utilisent encore un microkératome à lame mécanique pour créer la lamelle du capot, comme aux débuts de la technique ; cet usage tend toutefois à disparaître. Il perdure dans certains centres à faible coût.
La technique du LASIK est l’aboutissement de divers procédés chirurgicaux qui ont été mis en jeu pour corriger un défaut réfractif par une modification de la géométrie cornéenne, accompagnée d’une découpe lamellaire. Son histoire est relatée ici : histoire du LASIK
Cornée et LASIK
La cornée est un tissu transparent constitué de deux couches principales : le stroma et l’épithélium. L’épithélium recouvre la surface de la cornée. La régularité de la couche épithéliale permet au film lacrymal de bien s’étaler à la surface de la cornée. Le stroma constitue environ 90 % de l’épaisseur du mur cornéen. Il est constitué de lamelles de collagène, fabriquées par des cellules appelées kératocytes. Ces lamelles sont organisées pour donner au tissu cornéen sa forme galbée, sa résistance et sa transparence (cette dernière dépend de l’espacement régulier des fibrilles de collagène).
En LASIK, c’est le stroma cornéen qui est exposé au laser excimer : la découpe et le soulèvement d’un capot superficiel (constitué de l’épithélium et d’une couche de stroma superficiel sous-jacent) permet de sculpter et refaçonner le stroma cornéen dans sa profondeur.
Temps chirurgicaux principaux du LASIK
Le LASIK s’effectue sous anesthésie locale par collyres anesthésiants.
La technique comporte trois temps principaux :
1) la découpe puis le soulèvement d’un volet cornéen superficiel,
2) la délivrance du faisceau laser excimer sous le volet (cette sculpture du tissu cornéen – appelé tissu stromal – par le laser excimer est appelée « photoablation »),
3) la repose du volet sur le tissu cornéen remodelé.
LASIK : découpe du volet cornéen
La réalisation du volet (ou capot) cornéen est le temps spécifique du LASIK. Le volet cornéen est superficiel et globalement circulaire : il comporte une charnière qui le rattache à la cornée et comporte la couche épithéliale, et une partie de la couche stromale. Elle permet de réaliser le remodelage de la cornée « in situ » (dans son épaisseur), contrairement à la PhotoKératectomie à visée Réfractive (PKR) et plus généralement les techniques dites « de surface », où le remodelage est réalisé à la surface du stroma cornéen (après pelage épithélial, sans création du volet cornéen superficiel).
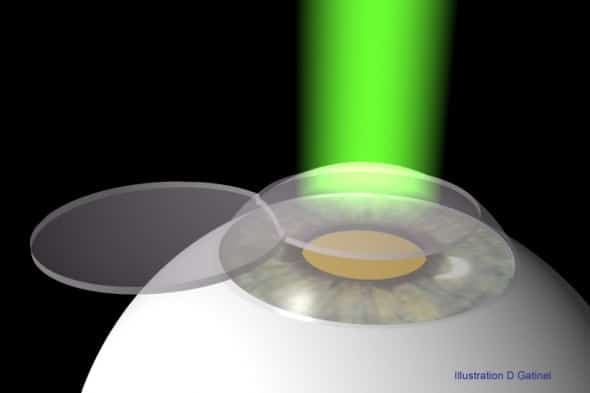
En LASIK, un capot est découpé puis récliné pendant la phase de photoablation, où un profil d’ablation délivré par le laser excimer (représenté ici en vert) permet de sculpter le stroma cornéen sous-jacent. Le capot est ensuite repositionné, et épouse la forme sculptée. Le profil de la cornée est modifié de manière à corriger le défaut optique initial.
La découpe du capot stromal fut initialement effectuée de façon mécanique (microkératome), puis de manière plus moderne de manière optique (laser femtoseconde). Le laser femtoseconde a l’avantage de prodiguer une qualité de découpe plus reproductible, un meilleur contrôle de l’épaisseur programmée, ainsi qu’un meilleur centrage sur la pupille.
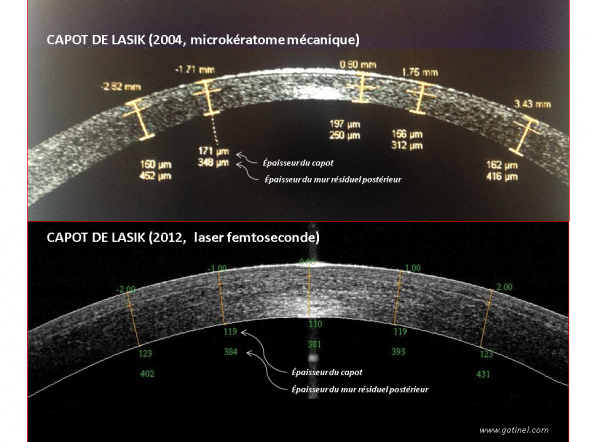
Comparaison entre les coupes réalisées en OCT de cornées opérées de LASIK avec en haut un microkératome mécanique (Hansatome, Bausch and Lomb) et en bas un laser femtoseconde (FS 200, Alcon Wavelight). L’épaisseur du capot programmée était de 160 microns pour le microkératome : noter les variations d’épaisseur mesurées en différents points de la coupe (entre 150 et 197 microns !). L’épaisseur programmée pour le capot réalisé au laser femtoseconde était de 120 microns ; cette épaisseur est obtenue, et est quasi constante quel que soit le point de mesure (100 à 123 microns).
L’imagerie haute résolution offerte par les dernières générations d’instruments OCT permet de mieux visualiser les différentes tuniques cornéennes impliquées dans la réalisation du LASIK :
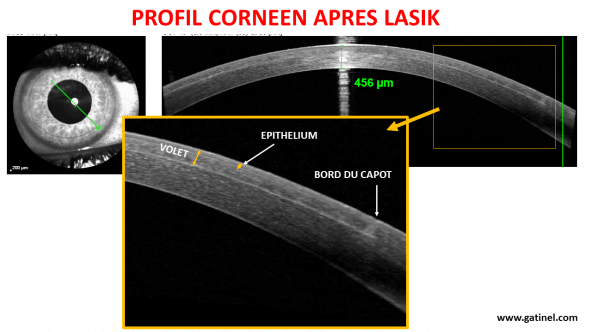
Visualisation en coupe du profil cornéen après réalisation d’une procédure LASIK (pour la correction d’un astigmatisme mixte). Le volet (ou capot) de LASIK est constitué de la couche épithéliale et d’une couche de stroma superficiel (le stroma constitue l’essentiel du volume cornéen). Noter le bord « vertical », consécutif à la création du volet par le laser femtoseconde.
Le capot reposé épouse la forme du stroma sous-jacent qui a été sculpté par le laser excimer : l’image suivante montre le changement du profil de la cornée, enregistré avec la caméra Scheimpflug du topographe Pentacam, consécutif à la réalisation d’un LASIK pour myopie forte.
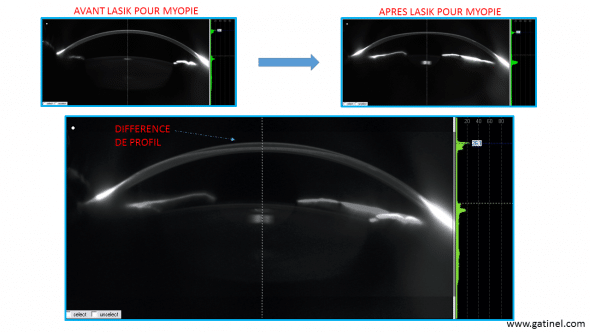
Représentation du profil cornéen avant et après LASIK pour myopie forte. En bas, superposition des profils permettant de dégager le changement de profil (aplatissement dans le cas de la correction de la myopie)
Contrairement à la découpe mécanique par microkératome, le tracé affiché sur l’écran du laser permet de prévisualiser le tracé de la découpe du capot, et de recentrer celui-ci sur la pupille au besoin. Un capot mieux centré et d’épaisseur régulière est gage de meilleure intégration du profil d’ablation excimer au sein du tissu cornéen et d’une meilleure qualité optique finale.
Le bord du capot réalisé au laser femtoseconde possède un angle de raccord plus « vertical », ce qui permet d’accroître la stabilité du capot en postopératoire.
La plateforme laser la plus récente intègre au sein d’une même unité thérapeutique le meilleur des technologies laser excimer et femtoseconde pour délivrer des traitements personnalisés (voir : suite réfractive laser Alcon-Wavelight). En région parisienne, elle est disponible en exclusivité à la Fondation Rothschild.
Voici une vidéo représentant l’étape de création du capot au laser femtoseconde, en images de synthèse :
La vidéo suivante est extraite d’une véritable procédure de LASIK 100 % laser :
La découpe au laser femtoseconde est préférable pour la sécurité et la précision accrue qu’elle offre au patient. De plus, elle est particulièrement intéressante pour certains yeux présentant une cornée particulièrement fine et inclus dans une conformation orbitaire rendant la découpe mécanique plus difficile (paupières étroites, yeux renfoncés, etc.). La correction de l’hypermétropie en LASIK nécessite la réalisation de capots larges et bien centrés sur la pupille. Cette technologie rend possible la correction des fortes hypermétropies.
En cas d’astigmatisme prononcé, il est intéressant d’effectuer un capot de pourtour ovalaire (ou elliptique), élargi en regard des méridiens les moins cambrés de la cornée, car les impacts du laser excimer auront une répartition plus importante et plus large selon ces méridiens (voir : LASIK et astigmatisme, profil d’ablation excimer pour correction de l’astigmatisme).
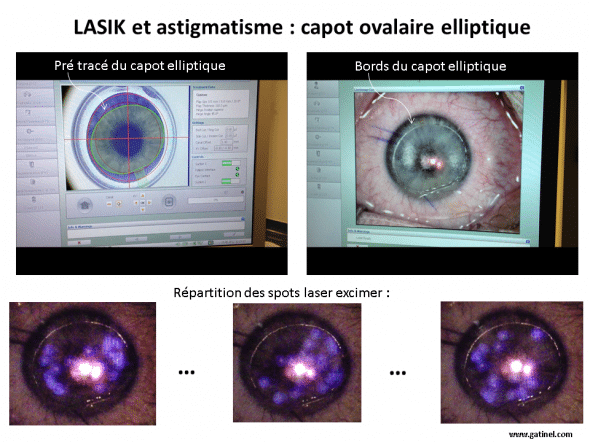
Le capot a un tracé elliptique, car son « patron de découpe » a été programmé pour être plus large en regard des méridiens les moins cambrés, où les impacts délivrés par le laser excimer sont plus nombreux et plus distants du centre de la cornée. Le laser excimer est un laser dont la longueur d’onde est dans l’ultraviolet (193 nm), mais les impacts au niveau du tissu cornéen provoquent une réémission dans une longueur d’onde plus longue (moins énergétique), visible dans le bleu (chirurgie réalisée grâce à la plateforme laser Alcon Wavelight, qui intègre au sein d’une même unité de programmation le laser femtoseconde et le laser excimer)
La plupart des centres de pointe et les chirurgiens hyper-spécialisés dans la technique du LASIK ont abandonné le microkératome pour le laser femtoseconde pour la réalisation du capot de LASIK. Certains centres « low cost » continuent de proposer des LASIK au microkératome mécanique, en raison de l’économie réalisée (l’acquisition et l’utilisation d’un laser femtoseconde représentent bien évidemment un coût additionnel vis-à-vis d’un simple instrument mécanique).
En cas de finesse cornéenne particulière ne permettant pas de délivrer la correction nécessaire (voir : épaisseur de cornée et LASIK et le simulateur de variation d’épaisseur cornéenne après chirurgie réfractive), ou associée à des anomalies topographiques telles qu’une asymétrie de courbure, ou faisant évoquer la possibilité d’une forme infraclinique débutante de kératocône (déformation cornéenne causée par des frottements oculaires répétés), le principe de prévention de l’ectasie oriente vers la réalisation d’une technique laser de surface (ex : PKR).
LASIK : délivrance de la correction au laser excimer
La réalisation du capot en LASIK ne modifie pas la courbure de la cornée, mais permet de délivrer la correction au laser excimer dans l’épaisseur du tissu cornéen (stroma). Pendant le traitement laser, le capot est récliné, mais demeure proche de la cornée grâce à sa charnière (supérieure dans la majorité des cas).
Cette vidéo en images de synthèse montre le temps correspondant à la photoablation au laser excimer, après soulèvement du capot :
Voici la procédure de photoablation excimer en temps réel :
En LASIK comme en PKR, la correction du défaut optique est dans tous les cas effectuée par le laser excimer (photoablation du tissu cornéen). Ce temps opératoire conditionne le résultat optique (la précision de la correction du patient dépend du centrage et la quantité de tissu photoablaté par le laser excimer). Le traitement photoablatif peut être conventionnel ou personnalisé (ex : guidé par le front d’onde), optimisé pour le front d’onde (wavefront optimized : conçu pour ne pas induire un taux excessif d’aberrations optiques de haut degré), asphérique (mode « Custom-Q ») ou guidé par la topographie cornéenne.
🎯 Types de traitements personnalisés en LASIK
- Wavefront-optimized : Préserve l’asphéricité cornéenne, réduit les aberrations de haut degré
- Wavefront-guided : Correction personnalisée basée sur l’analyse du front d’onde oculaire
- Topography-guided (Contoura Vision) : Cartographie 3D détaillée de la cornée, corrige les irrégularités subtiles → 91,8 % de 20/20
- Custom-Q (asphérique) : Optimisation du facteur Q pour une meilleure qualité de vision nocturne
En cas d’astigmatisme prononcé, de large diamètre pupillaire, un traitement personnalisé ou « wavefront optimized » peut être préféré.
Le centrage sur la localisation supposée de l’axe visuel est possible avec certaines plateformes, à condition de réaliser un examen topographique comportant un repérage pupillaire et de transmettre ces informations au laser excimer (ex. : système Wavenet, Alcon Wavelight). Cette option, systématiquement effectuée dans ma pratique, est particulièrement importante pour les traitements de l’hypermétropie et de l’astigmatisme (yeux où il existe généralement un angle Kappa prononcé).
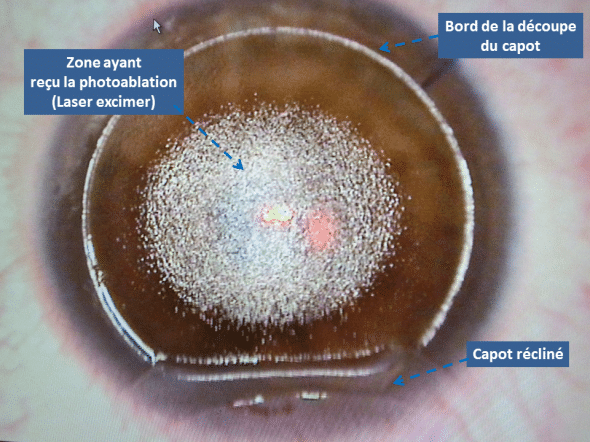
Après délivrance de la photoablation, l’interface est nettoyée d’éventuels débris, et le capot est reposé sur le stroma.
Certains modes d’économie tissulaire (« tissue saving ») étaient parfois proposés en option au patient, mais ils ne procuraient pas d’avantage réel autre que celui de mettre à niveau le profil d’ablation du laser utilisé (laser Technolas Z100) avec celui des plateformes lasers les plus récentes. Avec les lasers récents, le choix d’une ablation tissulaire minimum est accomplie par défaut, de manière systématique et sans surcoût.
Un système de détection automatisé et de compensation des mouvements oculaires (eye tracker) permet d’assurer un bon centrage du traitement, même si l’œil « bouge » (micro-saccades) pendant la délivrance du laser (détails sur l’intérêt de l’eye tracker ici). Les eye trackers les plus performants permettent de neutraliser les mouvements de rotation de l’œil (cyclotorsion) pendant la fixation, en utilisant la cartographie de l’iris du patient pour ajuster les tirs du laser excimer sur la cornée en temps réel ! Avec ces cartes, le centrage de la correction vers l’axe visuel supposé (situé entre le centre pupillaire et l’emplacement du vertex cornéen) est également possible.
Il existe une page dédiée à la représentation concrète du point lumineux à fixer pendant l’intervention au laser excimer (voir la vidéo en fin de page).
LASIK : repose du volet
Après la sculpture réfractive au laser excimer, le volet superficiel est repositionné. Il adhère rapidement grâce à un gradient de pression osmotique au sein du tissu cornéen, et sa stabilité est ensuite assurée par la cicatrisation épithéliale qui recouvre les bords de la découpe. La préservation de l’épithélium favorise une récupération plus rapide et l’absence de douleurs (certains filets nerveux sont interrompus par la réalisation du capot, ce qui contribue également à l’analgésie postopératoire, mais aussi à l’induction d’un certain degré de sécheresse oculaire).
Grâce à la sculpture laser excimer, la cornée adopte ainsi une nouvelle courbure : ce changement en modifie le pouvoir optique, de manière à corriger le défaut optique (erreur réfractive) de l’œil. Ce changement est stable dans le temps, une fois les phénomènes de cicatrisation initiale révolus (en général, la stabilité de l’effet correcteur intervient vers le 3e mois en postopératoire).
En savoir plus sur le LASIK : Lasik 100 % laser :
Vidéo : LASIK 100 % laser (France 5) :
Avancées technologiques et techniques en LASIK (2024-2025)
Les avancées techniques offertes par les plateformes modernes permettent de combiner le meilleur de la technologie comme la reconnaissance irienne avec compensation de la cyclotorsion, la réalisation de volets de LASIK personnalisés et l’optimisation du centrage sur l’axe visuel, en fonction des positions respectives du vertex cornéen et du centre de la pupille irienne. Ces possibilités ne sont offertes que par les plateformes laser les plus récentes (ex. : suite réfractive FS200/EX500 Alcon Wavelight). Elles permettent de repousser les indications du LASIK vers de fortes corrections, en astigmatisme ou en hypermétropie, comme le montrent les vidéos suivantes.
🚀 Innovations technologiques 2024-2025
| Innovation | Description | Bénéfice clinique |
|---|---|---|
| Intelligence artificielle | Analyse de milliers de points de données (topographie, OCT, aberrométrie) pour optimiser les profils d’ablation | Détection précoce des contre-indications, profils personnalisés, réduction des complications |
| Contoura Vision (TG-LASIK) | Cartographie topographique haute résolution + guidage par front d’onde intégré | 91,8 % de 20/20, réduction des halos et éblouissements |
| Eye-tracking intelligent | Fréquence de suivi jusqu’à 1740 Hz (Teneo), compensation en temps réel des micro-mouvements | Centrage optimal même en cas de saccades oculaires |
| Teneo Excimer (Bausch + Lomb) | FDA 2024 – Laser excimer 500 Hz, eye-tracking 3× plus rapide que le laser | Ablation plus rapide, précision accrue |
| Imagerie 3D avancée | Pentacam AXL Wave, Oculus Myopia Master Pro – analyse biomécanique complète | Prévention de l’ectasie, sélection optimale des candidats |
| Extension des indications | Myopie jusqu’à -14 D, hypermétropie jusqu’à +6 D, astigmatisme complexe | Plus de patients éligibles au LASIK |
La vidéo suivante montre une procédure de LASIK bilatérale personnalisée (traitement Wavefront optimized) avec réalisation de capots de contour elliptique pour mieux épouser les caractéristiques du profil d’ablation délivré pour la correction de l’astigmatisme :
Cette vidéo montre la réalisation d’une procédure optimisée de LASIK comportant un centrage personnalisé, des volets customisés, pour la correction d’une myopie associée à une presbytie :
La vidéo suivante concerne la correction personnalisée (prise en compte du diamètre pupillaire, de l’axe visuel, réalisation de capots « sur mesure ») d’une hypermétropie forte en LASIK :
Que voit-on pendant le LASIK ?
Cette interrogation est source d’angoisse de la part des candidats au LASIK : verrai-je les instruments, le laser ? Comment ne pas bouger ?
Pendant la procédure, la vision peut être très voilée pendant certaines phases (ex : réalisation du capot avec le laser femtoseconde). Il n’y a rien de véritablement effrayant, et la lumière du laser n’est pas véritablement perçue car elle ne pénètre pas dans l’œil (elle est composée de spots de lumière laser dans l’ultraviolet court qui sont focalisés sur la surface exposée de la cornée). Au cours de l’étape de la correction au laser excimer, il convient de bien fixer un repère lumineux, pour que le traitement par laser excimer (la photoablation correctrice) soit parfaitement centré selon l’axe visuel. La tête étant bien calée, il n’y a pas de possibilité de mouvement involontaire.
La vidéo suivante vise à montrer en vision « subjective » ce que le patient peut percevoir lors de cette étape de fixation, quand il est allongé sous le laser excimer, après la création du capot par le laser femtoseconde : le repère à fixer est le point vert qui clignote :
Peut-on bouger l’œil pendant le LASIK ?
Les lasers modernes sont équipés de systèmes très sophistiqués qui associent une caméra haute fréquence au système de délivrance des tirs laser. L’œil est filmé en permanence par une caméra, qui enregistre les mouvements et saccades oculaires. Ces saccades sont analysées en temps réel et des informations précises concernant les mouvements de l’œil et leur direction sont utilisées pour compenser la direction des tirs du laser. Ce système appelé « eye tracker » (asservissement des poursuites oculaires) est d’autant plus remarquable (et crucial pour un bon résultat visuel) que les lasers récents ont une cadence de tir pouvant atteindre 500 Hz (soit 500 tirs par seconde). Ceci implique une cadence de repérage au moins double (ex : 1000 Hz) pour le système de détection des poursuites oculaires.
La vidéo suivante permet de se faire une idée plus concrète de cette technologie : elle montre qu’un laser excimer ophtalmologique récent peut compenser les mouvements d’une cible et délivrer ses impacts là où ceux-ci doivent l’être malgré des déplacements erratiques :
Vision et LASIK
Comment est la vision après l’opération LASIK ? Juste après l’opération LASIK, il est possible de percevoir l’effet de la correction, mais la vision est encore « brumeuse » et un peu floue. Cette « brume » se dissipe au cours des premières heures. Il n’y a pas de douleurs, mais une gêne locale est possible, avec dans certains cas quelques difficultés pour ouvrir les yeux, un larmoiement persistant, une sensation de brûlure oculaire. Une fois les suites opératoires précoces passées, la vision en LASIK est comparable à celle obtenue avec des lentilles ; il n’y a pas d’effet particulier de « grossissement » ou « rétrécissement » du champ visuel.
La vision des couleurs n’est pas modifiée après LASIK. La couleur des yeux n’est pas non plus modifiée par le LASIK, ou les techniques de chirurgies réfractives cornéennes en général. Comme pour toute chirurgie, le LASIK expose à certains effets indésirables ou complications. Dans notre expérience, le risque de survenue de complications sévères est exceptionnel et s’explique dans la grande majorité des cas par une mauvaise indication opératoire (réalisation d’un LASIK chez un patient qui était en fait un mauvais candidat).
Sécurité du LASIK
Le LASIK est la technique de chirurgie de confort la plus pratiquée dans le monde. Aux USA, le nombre d’interventions de LASIK effectuées depuis les deux dernières décennies est estimé à 20 millions (40 millions pour le monde entier). Les conclusions d’une longue étude conduite par la FDA et destinée à évaluer la sécurité et l’efficacité du LASIK sont sans équivoque : le LASIK est une technique sûre, et les résultats mesurés trois mois après l’intervention révèlent que 95 % des patients opérés bénéficient d’une acuité visuelle d’au moins 10/10e sans correction. D’après cette étude, les phénomènes visuels indésirables en vision nocturne tendent à être moins prononcés après LASIK qu’avant l’intervention (6 % vs 33 %), quand les yeux sont équipés en lunettes ou lentilles de contact. Les risques infectieux sont infimes, car le matériel utilisé est à usage unique, et des précautions d’asepsie sont systématiquement réalisées pour chaque intervention. Ces précautions ont été renforcées après la pandémie récente au coronavirus COVID-19 par une désinfection systématique de tous les éléments au contact du patient (fauteuils, lit opératoire, environnement de la salle, etc.). Le LASIK est la technique reine de la chirurgie réfractive, car elle combine rapidité de récupération, précision, efficacité, et sécurité, le tout avec un recul de près de 25 ans.
📊 Données de sécurité 2024-2025 (revue systématique de 95 études)
- Satisfaction globale : 92,6 à 98 % des patients satisfaits
- Recommandation : 99 % recommanderaient la procédure à un ami
- Complications menaçant la vision : 0,07 % (< 1 cas sur 1 000)
- Complication la plus fréquente : Plis du capot (0,73 %), facilement corrigibles
- Sécheresse oculaire : 28 % à 3 mois, régresse généralement spontanément
- Halos/éblouissements : 40 % rapportés initialement, s’améliorent avec le temps ; < 1 % gênés dans les activités quotidiennes
- Étude PROWL (FDA) : Perte de 2 lignes ou plus : 0,44 % (1/574 patients)
💡 Le saviez-vous ?
Dans une étude portant sur des médecins ayant subi un LASIK, le taux de satisfaction était de 98,3 %, et près de 97 % ont déclaré qu’ils referaient la procédure. Le LASIK présente un risque de complications graves inférieur à celui du port de lentilles de contact à long terme (infections cornéennes).
LASIK vs SMILE et extraction lenticulaire : avantages du LASIK
Le LASIK conserve des avantages déterminants par rapport aux techniques d’extraction lenticulaire (SMILE, SILK) qui ne font pas appel au laser excimer. Plusieurs méta-analyses récentes ont confirmé ces avantages :
| Critère | LASIK | SMILE/SILK |
|---|---|---|
| Précision réfractive (±0,5 D) | Supérieure (RR 0,91, p=0,04) | Inférieure |
| Correction astigmatisme | Jusqu’à 6 D, avec compensation cyclotorsion | Jusqu’à 5 D, tendance à la sous-correction |
| Correction hypermétropie | Oui (+6 D) | Non (myopie uniquement) |
| Personnalisation | Topographie-guidée, front d’onde, reconnaissance irienne | Options limitées |
| Possibilité de retouche | Facile (re-soulèvement du capot) | Difficile (PKR nécessaire) |
| Récupération visuelle J1 | Excellente | Légèrement plus lente |
Meilleure précision réfractive : Une méta-analyse portant sur 11 essais randomisés contrôlés a montré que la proportion d’yeux avec une réfraction dans les ±0,5 D est significativement plus élevée dans le groupe LASIK que dans le groupe SMILE (RR 0,91, p = 0,04). Cela signifie que le LASIK offre une meilleure prédictibilité du résultat réfractif.
Correction de l’astigmatisme : Une méta-analyse de 17 études (1 985 yeux) a révélé une tendance à la sous-correction de l’astigmatisme avec le SMILE. Le LASIK, grâce à ses systèmes de compensation de la cyclotorsion et de reconnaissance irienne, permet une correction plus précise de l’astigmatisme, y compris pour les astigmatismes élevés.
Personnalisation du traitement : Contrairement au SMILE, le LASIK permet des traitements guidés par la topographie cornéenne ou par le front d’onde, avec compensation de la cyclotorsion, reconnaissance irienne et centrage sur l’axe visuel. Ces fonctionnalités, absentes des plateformes d’extraction lenticulaire, permettent d’optimiser les résultats visuels, notamment pour les patients présentant des aberrations de haut degré ou un astigmatisme irrégulier.
Possibilité de retouches : En cas de sous-correction ou d’évolution de la vision, le volet de LASIK peut être resoulevé même des années après l’intervention initiale, permettant une retouche rapide et confortable. Cette possibilité n’existe pas avec le SMILE, qui nécessite le recours à une PKR ou la création d’un nouveau capot.
Spectre de correction plus large : Le LASIK permet de corriger la myopie, l’hypermétropie et l’astigmatisme, alors que le SMILE est limité à la myopie et à l’astigmatisme myopique. Les patients hypermétropes ne peuvent donc pas bénéficier du SMILE.
Adhérence du capot après LASIK
Après la réalisation du LASIK, le capot adhère rapidement à la cornée. Il faut éviter de toucher et frotter les yeux dans les heures qui suivent la procédure. Des coques protectrices sont données pour la première nuit, et des lunettes teintées avec filtres UV peuvent être portées à l’extérieur au cours des premiers jours voire des premières semaines. Il n’y a aucun risque de décollement spontané du capot et après 24 h, il est possible de se remaquiller rapidement.
Dans tous les cas, et quelle que soit la technique de chirurgie cornéenne, il est formellement déconseillé de se frotter les yeux de manière répétée et vigoureuse. Cette recommandation n’est pas liée à l’existence du capot mais à la réduction de l’épaisseur cornéenne qui la rend plus vulnérable aux contraintes mécaniques importantes qu’exercent les frottements. Le démaquillage doit être effectué délicatement, sans « malaxer » la cornée (cette recommandation est valable même en l’absence de chirurgie par LASIK).
Retouches après LASIK
L’un des grands avantages du LASIK est de permettre d’effectuer des retouches efficaces et confortables, même tardives (après plusieurs années), en cas d’évolution de la vision. Ceci peut être utile pour recorriger une myopie dont l’évolution n’aurait pas été stoppée, affiner la correction en cas de myopie ou d’astigmatisme résiduel, ou encore redonner de la « vision de près » chez les patients devenus presbytes, et opérés de LASIK dans le passé.
La possibilité de retraitement rapide et confortable confère au LASIK un avantage non négligeable.
Si le re-soulèvement du capot ne pose pas de problèmes (voir reprise après LASIK), cela ne veut pas dire que le volet de LASIK ne recollerait jamais. Simplement, il est possible, chirurgicalement, de le ressoulever en employant une technique adaptée, même 20 ans plus tard. Les retouches après PKR sont plutôt effectuées en PKR. Contrairement au LASIK, la technique SMILE ne permet pas de retouches sans changer de technique et oblige à effectuer une PKR. La possibilité d’effectuer des retouches est un avantage fondamental du LASIK, notamment vis-à-vis du SMILE.
La vidéo suivante correspond à l’un des « plus anciens capots » (17 ans) que j’ai eu à re-soulever pour corriger une hypermétropie induite par une erreur de calcul de puissance d’implant en chirurgie de la cataracte. Le patient avait bénéficié d’un LASIK 17 ans plus tôt pour corriger une myopie moyenne.
On peut noter que l’antécédent de chirurgie par LASIK permet de corriger simplement un défaut de correction biométrique (calcul de la puissance de l’implant) au décours d’une chirurgie de la cataracte (voir section suivante).
LASIK et future chirurgie de la cataracte
La réalisation d’un LASIK n’est pas une source de difficulté technique pour la chirurgie de la cataracte. Il est tout à fait possible d’opérer de la cataracte un œil avec antécédent de LASIK, sans avoir à modifier la technique opératoire. Le calcul de la puissance de l’implant destiné à remplacer le cristallin opacifié est toutefois effectué dans ce type de situation avec des formules de calcul modernes et qui tiennent compte de la présence d’une modification chirurgicale de la courbure cornéenne. Ces particularités sont détaillées sur le site (voir : calcul biométrique et calcul d’implant après chirurgie réfractive). Le LASIK entre en concurrence avec la chirurgie du cristallin clair (techniquement identique à la chirurgie de la cataracte) pour la correction de certains défauts visuels (myopie forte, presbytie, hypermétropie forte après la quarantaine).
🔬 Avancée 2024 : choix d’IOL après LASIK
Une étude récente (University of Rochester, J Cataract Refract Surg) utilisant la modélisation 3D personnalisée a démontré que les implants EDOF (ex : AcrySof IQ Vivity) induisent moins de perturbations visuelles que les implants monofocaux standard chez les patients avec antécédent de LASIK. Ces modèles computationnels permettent également d’optimiser le choix de l’IOL en fonction de la géométrie cornéenne post-LASIK.
LASIK après chirurgie de la cataracte
Au décours d’une chirurgie de la cataracte, il peut arriver que le résultat réfractif (la correction obtenue) soit différent de ce qui était planifié ; en effet, le calcul biométrique est prédictif et repose sur certaines hypothèses, comme la position finale de l’implant dans l’œil. L’emmétropie est un prérequis pour obtenir la meilleure performance visuelle avec un implant multifocal ou EDOF. À l’inverse, il n’est pas toujours recommandé d’induire l’emmétropie chez les yeux initialement myopes forts après chirurgie de la cataracte. Dans tous les cas, une forte hypermétropie est particulièrement gênante pour la vision à toutes les distances.
Par ailleurs, il est illusoire de déterminer et d’obtenir un alignement parfait dans le cas de la correction de l’astigmatisme cornéen par la pose d’un implant torique. Si l’implant torique est orienté de manière suboptimale, un astigmatisme résiduel gênant et limitant la performance visuelle sans lunettes peut être obtenu.
Quelle que soit l’origine de la déception réfractive observée après la chirurgie de la cataracte, le LASIK est une option séduisante pour corriger une amétropie résiduelle, car il permet d’éviter les écueils liés à un changement ou à une rotation de l’implant. La précision réfractive du LASIK est supérieure à celle du calcul biométrique, car il y a moins d’assumptions (on sait par avance où la correction laser sera délivrée : dans le plan cornéen antérieur).
Que voit-on du côté du chirurgien pendant l’intervention ?
L’intervention en LASIK requiert l’utilisation de deux lasers (femtoseconde et excimer). Ces systèmes sophistiqués permettent de délivrer le rayonnement laser de manière excessivement rapide et précise. La main et l’œil du chirurgien sont toutefois essentiels pour guider le système de délivrance du laser femtoseconde sur la cornée, soulever le volet stromal découpé, puis aligner de manière optimale l’œil opéré avec les systèmes de centrage du laser excimer, etc.
Ces étapes chirurgicales sont effectuées sous contrôle visuel, grâce à des microscopes chirurgicaux intégrés aux lasers, ainsi qu’à des caméras de visualisation. La vidéo suivante montre en simultané l’écran de visualisation observé par le chirurgien et le plan d’observation direct de l’œil du patient, au cours de la correction bilatérale d’une forte hypermétropie associée à un astigmatisme prononcé. La première partie de la vidéo concerne la programmation de capots de LASIK personnalisés, dont la géométrie ovalaire et la position de la charnière sont conçues pour permettre au laser excimer d’effectuer une sculpture à visée réfractive dans les meilleures conditions. La seconde permet de visualiser en temps réel les étapes de création du capot (œil gauche puis œil droit), et de correction réfractive (soulèvement du capot, délivrance de la correction laser, repose du capot).
Conclusion
Le LASIK est une technique aujourd’hui sûre, efficace pour la correction d’une importante palette de défauts réfractifs (myopie, hypermétropie, astigmatisme et presbytie). Son succès découle de la possibilité d’utiliser le laser excimer, dont la précision demeure inégalée, au sein même du tissu stromal, grâce à la découpe d’un volet (capot) stromal. Cette technique demeure aujourd’hui la technique de référence en chirurgie réfractive cornéenne car elle combine efficacité, sécurité, confort et rapidité d’obtention des résultats. Elle permet également d’effectuer des retouches même tardives, afin d’accompagner le devenir visuel des patients opérés.
🎯 En résumé : pourquoi choisir le LASIK ?
- Efficacité prouvée : 88-95 % de 20/20 sans correction
- Satisfaction exceptionnelle : 92-98 % des patients satisfaits
- Sécurité établie : > 40 millions de procédures, complications graves < 0,1 %
- Polyvalence : Myopie, hypermétropie, astigmatisme, presbytie
- Personnalisation : Traitements guidés par topographie et front d’onde
- Récupération rapide : Vision fonctionnelle dès le lendemain
- Retouches possibles : Même des années après l’intervention initiale
Plus d’informations sur les suites opératoires après opération LASIK
VOIR vidéos : LASIK 100 % laser par étapes
CONSULTER la page consacrée au LASIK pour la correction de la myopie forte
CONSULTER la page consacrée au LASIK et astigmatisme
CONSULTER l’article du Magazine le Parisien (Janvier 2014) consacré au témoignage d’une journaliste opérée par de LASIK : En 2014 j’y vois plus clair – opération myopie au laser :

Liens internes
Voir aussi :
Références bibliographiques
- Salah-Mabed I, Moran S, Perez E, Debellemanière G, Gatinel D. Anatomical and Visual Outcomes after LASIK Performed in Myopic Eyes with the WaveLight® Refractive Suite (Alcon® Laboratories Inc., USA). J Ophthalmol. 2020;2020:7296412. PubMed
- Ang M, Gatinel D, Reinstein DZ, Mertens E, Alió Del Barrio JL, Alió JL. Refractive surgery beyond 2020. Eye (Lond). 2021;35(2):362-382. PubMed
- Febbraro JL, Koch DD, Khan HN, Saad A, Gatinel D. Detection of static cyclotorsion and compensation for dynamic cyclotorsion in laser in situ keratomileusis. J Cataract Refract Surg. 2010;36(10):1718-1723. PubMed
- Courtin R, Saad A, Grise-Dulac A, Guilbert E, Gatinel D. Changes to Corneal Aberrations and Vision After Monovision in Patients With Hyperopia After Using a Customized Aspheric Ablation Profile to Increase Corneal Asphericity (Q-factor). J Refract Surg. 2016;32(11):734-741. PubMed
- Ting D, Gatinel D, Ang M. Cataract surgery after corneal refractive surgery: Preoperative considerations and management. Curr Opin Ophthalmol. 2024;35(1):4-10. PubMed
- Yao L, Zhang M, Wang D, Zhao Q, Wang S, Bai H. Small Incision Lenticule Extraction (SMILE) and Laser in Situ Keratomileusis (LASIK) Used to Treat Myopia and Myopic Astigmatism: A Systematic Review and Meta-analysis of Randomized Clinical Trials. Semin Ophthalmol. 2023;38(3):283-293. PubMed
- Song J, Cao H, Chen X, Zhao X, Zhang J, Wu G, Wang Y. Small Incision Lenticule Extraction (SMILE) Versus Laser Assisted Stromal In Situ Keratomileusis (LASIK) for Astigmatism Corrections: A Systematic Review and Meta-analysis. Am J Ophthalmol. 2023;247:181-199. PubMed
- Zou H, Wei X, Li L, Wei D, Mao H, Huang Y, Lu P, Li Z, Zhong D, Chen Q. Comparison of objective visual quality between SMILE and FS-LASIK in moderate-to-high myopia. Front Med (Lausanne). 2024;11:1408516. PubMed
- Mak RKH, Chan TCY, Ng ALK, Tham CC, Jhanji V. Comparison of Visual, Refractive and Ocular Surface Outcomes Between Small Incision Lenticule Extraction and Laser-Assisted In Situ Keratomileusis for Myopia and Myopic Astigmatism. Ophthalmol Ther. 2019;8(3):373-386. PubMed
- Han T, Xu Y, Han X, Zeng L, Shang J, Chen X, Zhou X. Five-year results of small incision lenticule extraction (SMILE) and femtosecond laser LASIK (FS-LASIK) for myopia. Acta Ophthalmol. 2019;97(3):e373-e380. PubMed
- Shetty BN, Moshirfar N, Razek JB. Laser in Situ Keratomileusis Outcomes and Complications: 2016 to 2023. J Refract Surg. 2025;41(4):e217-e228. PubMed
- Al-Amri AM, et al. Long-term Clinical Outcomes of LASIK Surgery Across Varied Refractive Error Types: A Systematic Review and Meta-analysis. J Adv Trends Med Res. 2024;1(3):948-960. Full text
- Burton C, Tseng CC, Ling J, et al. Patient-Reported LASIK Outcomes on RealSelf: a Social Media Review Platform. Clin Ophthalmol. 2025;19:2029-2036. PMC
- Asghar S, Ahmad K. Recent Advances in Refractive Surgery: An Overview. Cureus. 2024;16(8):e67234. PMC
Dernière mise à jour : janvier 2025

Bonjour docteur,
Est ce qu’en se frottant les yeux vigoureusement tous les jours on risque de déplacer le volet cornéen après Lasik ? Auquel cas ceux qui se frottent souvent les yeux doivent faire une PKR ?
La maladie de Crohn n’est pas une contre indication au LASIK et à la chirurgie réfractive cornéenne. Une uvéite guérie n’est pas non plus une contre indication si elle a été traitée et n’a pas laissé de séquelles oculaires; les uvéites peuvent se compliquer de glaucome, ou cataracte, mais cette évolution n’est heureusement pas systématique.
Bonjour Docteur,
Est ce la maladie de Crohn est une contre indication au lasik dans le cas où elle s’accompagne d’uveite?
Est ce que les uvéites dans le cadre des maladies auto immunes menacent elles la vision?
Merci beaucoup
La possibilité d’une correction en lentilles dépend de l’épaisseur et de la régularité de vos cornées. Un bilan comprenant la réalisation d’une topographie cornéenne est indispensable pour confirmer votre opérabilité. Le cout de ce type d’intervention est compris entre 3000 et 4000 euros pour les centre équipés de matériel performant (laser femtoseconde, etc.)
Bonjour,
J’ai 39 ans et porte des lentilles depuis l’âge de 17 ans.
J’ai une forte myopie OD : -9 et OG : -9.5
Je commence à avoir du mal à supporter mes lentilles, souvent une gêne comme un grain de sable.
Est ce possible de me faire operer avec le lasik?
Et combien coûte cette opération ?
Cordialement.
J’ai été opérer de lazik ça fait 2 mois et 15 jours
De près c est parfait mais de loin vraiment catastrophe
1 mètre devant moi très flou mon médecin a dit après 3 mois vue de loin sera rétablie mais j’ai pas espoir
Alors mon médecin me propose une correction
Est que après ma vue de lion sera rétablie prq j’ai plus espoire merci
Bonjour,
Je suis également diabétique de type 1 et « on » m’avait dit qu’à cause des auto piqûre sur la pulpe des doigts, j’allais perdre ma sensibilité et donc aggraver un problème oculaire. Donc éviter toute chirurgie !
Merci Docteur, c’est une super nouvelle.
la perte de sensibilité aux doigts ne crée pas/ majore le risque de cécité ?
Merci encore
Il est tout à fait possible de réaliser une procédure LASIK chez un patient diabétique, et il n’y a pas de lien avec les piqûres de la pulpe des doigts.
Bonjour Docteur,
Je suis très motivé pour une opération au lasik, mais je suis diabétique.
J’aimerais savoir svp
– si le diabète est compatible avec le lasik?
De plus, il est écrit que les auto-mesures avec l’auto-piqueur créent une perte de sensibilité au niveau des doigts qui aggraveraient un problème oculaire ? (Est ce vrai ? Quel lien?)
Merci beaucoup
Nathan
L’atrophie des glandes de Meibomus ne conduit pas du tout à la cécité, mais expose à une sécheresse oculaire qualitataive et évaporative. Le LASIK n’est pas contre indiqué dans ce contexte (sauf si la situation est compliquée de kératite, d’insuffisance limbique…). Le LASIK expose toutefois à une majoration de la sécheresse par réduction de la production de larmes. Les massages exposent effectivement à un risque de lésion cornéenne et augmentent la pression intraoculaires s’ils sont mal réalisés: en principe il ne faut pas appuyer sur l’oeil en réalisant le massage des paupières.
Bonjour Dr, j’aimerais envisager une opération au lasik pour une myopie, cependant je souffre d’une sécheresse oculaire evaporative, due à une rosacée oculaire/DGM.
Est ce vrai docteur que:
– l’atrophie des glandes de meibmoius peut conduire à la cécité ?
– le lasik accentue cette atrophie?
– le massage des paupières a un impact négatif sur la cornée et tension oculaire ?
Merci beaucoup pour votre retour car j’angoisse énormément à ce sujet
Dan
Il est probable que la sécheresse oculaires soit effectivement responsable de votre gêne si celle-ci s’accompagne de sensations locales (prurit). La réalisation d’un examen topographique de la cornée pourrait également éliminer un problème associé (qualité du centrage et de la correction délivrée par le laser du côté droit).
Bonjour,
J’ai été opérée il y a deux mois pour myopie via la méthode LASIK. Apres une période de plusieurs semaines pendant laquelle es yeux étaient très secs, cela s’est amélioré. Mais maintenant je remarque depuis deux semaines une gêne au niveau de mon œil droit (difficulté à lire de loin avec cet oeil, vision flou comme un halo de loin et oeil qui me gratte sévèrement). J’ai fais un contrôle auprès du centre qui m’a opéré qui me dit que ma vision est toujours de 10/10 sur les deux yeux et que mes yeux sont seulement secs. Il m’est dit que l’on a toujours un oeil directeur qui voit mieux que l’autre… Malgré mettre bcp de gouttes pour hydrater ma vision ne s’améliore pas sur l’œil droit. Qu’en pensez vous ? Cela m’angoisse beaucoup.
Bonjour Docteur,
Suite à une opération lasik, il y a 2 ans, j’ai toujours été gênée par l’œil droit ( vision légèrement plus basse). Mon chirurgien ne souhaitait pas faire de correction car trop infime. 2 ans après, je suis toujours aussi dérangée et après une visite chez mon chirurgien, ma vue ( de l’œil droit) a diminué .
Il m’a dit qu’une correction était possible très limite et que si j’acceptais, cela me coûterait 200€ de supplément mais que,SURTOUT, je courais un gros risque car il va devoir affiner la cornée et que je ne devais plus jamais me frotter l’œil au risque d’aggravation.
Il m’a fait très peur sur ce coup car il me laisse donc le choix entre un oeil défectueux qui me gêne et un gros risque si j’accepte la retouche.
Dit t-il la vérité ou est-ce qu’il n’a simplement pas envie d’effectuer une retouche ?
De plus, je vois toujours tout en double dans les hautes lumières, il me dit que ça arrive avec les deux yeux que ce n’est pas lié à l’opération. Hors je n’avais rien avant cela, je ne peux plus lire de sous titres ni observer la lune sans la voir en triple :-(
D’avance merci
A priori non, les risques chez les myopes sont liés plutôt à des traumatismes oculaires (boxe, arts martiaux avec chocs répétés à la tête).
Bonjour Docteur,
Est ce que la musculation est un risque pour les myopes de décollement de rétine ?
Merci beaucoup
Ethan
Le décalage est effet important (un peu plus de 2D) et vous pourriez essayer une lentille un peu plus forte à gauche (ex: -2D) pour bénéficier d’une meilleure tolérance à la monovision.
Bonjour Docteur,
À 58 ans, je suis myope stable et presbyte, OD -4 et OG -3,75 avec add 2,25 . On me propose après consultation une opération LASIK avec comme correction OD -4 et OG -1,50 pour avoir les 2 visions VL et VP. J’ai 15 jours d’essais lentilles à ces corrections pour que le cerveau s’adapte. J’ai testé hier pour la première fois et j’ai du mal à faire la mise au point surtout en VL et nocturne .
Pensez-vous que la correction OG est bonne, car je trouve le décalage important ?
Merci pour votre réponse
Jeff
Le LASIK est la course à pied sont parfaitement compatible; de nombreux sportifs occasionnels et professionnels ou de haut niveau ont recours au LASIK pour la correction de leur défaut visuel. Le LASIK ne réduit pas (il ne l’augmente pas non plus) le risque rétinien chez le myope. Les chocs répétés de la course à pied ne sont pas considérés comme à risque d’induire des complications rétiniennes a priori, car ils sont amortis au niveau de l’encéphale. Les chocs à la tête ou à l’oeil, de même que les frottements oculaires appuyés représentent en revanche des risques certains pour le décollement de rétine.
Bonjour Docteur,
J’ai une petite question concernant la course à pied et le lasik.
Sont elles compatibles ?
Je suis myope de -7D pour les 2 yeux et aujourd’hui mon Ophtalmo me déconseille fortement la course à pied à cause des chocs répétés sur le goudron pour la rétine.
Êtes-vous de cet avis? Serait-ce le cas avec le lasik également ?
Merci beaucoup
Valentina
Le LASIK correspond effectivement à la délivrance d’une photoablation correctrice sous un volet. IL existe un délai minimal d’environ 7 jours (réflexion) entre la consultation préopératoire et la réalisation de la chirurgie, sauf circonstances paticulières.En général, un mois suffit pour atteindre une vision stable avec régression des effets visuels indésirables potentiels. Ensuite un rdv à 3 mois ou 6 mois et indiqué, puis une surveillance annuelle chez un ophtalmologiste.
Bonjour Docteur,
Dans le cadre de mon activité de sapeur-pompier volontaire, ma myopie + mon astigmatisme (acuité sans correction inférieure à 6/10 OD + OG) me génèrent une inaptitude partielle. Pouvez-vous me renseigner sur les différents aspects suivants :
– L’opération via LASIK correspond-elle bien à une méthode de photo-ablation sous volet stromal ?
– Quel est votre délai moyen s’écoulant entre le RDV préopératoire et l’opération en elle même ?
– Combien de temps serait-il nécessaire après l’opération pour obtenir un certificat de « cicatrisation » confirmant l’absence de toute complication anatomique, d’évolutivité de l’amétropie en cause, de photophobie et retrouvant un résultat satisfaisant du sens morphoscopique à contraste et luminance variable, une bonne résistance et sensibilité à l’éblouissement, une topographie coréenne homogène et une acuité supérieure à 16/10 OD + OG (avec un minium de 5/10 SC pour un œil) ?
– Quel est le nombre moyen de RDV post-opératoire nécessaires sur l’année suivant l’opération ?
En vous remerciant d’avance.
Cordialement.
Le LASIK est rarement contre indiqué en cas de rosacée, sauf si celle-ci a provoqué des lésions cornéennes importantes, chroniques, etc. Une attitude au cas par cas s’impose.
merci beaucoup Dr pour votre retour
mon frère est expatrié à l’étranger et souffre d’une rosacée oculaire et meibomite qui engendrent (peut-être) des conjonctivites chroniques (picotements , démangeaisons, fatigue oculaire)
à l’étranger, on lui a dit que le Lasik était contre-indiqué, il voulait savoir quelle était la position des médecins en France
merci beaucoup
La rosacée oculaire est une affection relativement banale qui ne contre indique pas le LASIK, sauf si elle est sévère et occasionne des complications cornéennes. Il existe différentes causes de kératoconjonctivites. En cas de lésion active de la cornée, une intervention de LASIK doit être reconsidérée et différée.
Bonjour Docteur,
merci pour cet article, fort intéressant
est ce que la rosacée oculaire et/ou la keratoconjonctivite est une contre indication au lasik?
merci pour votre éclaircissement
Cordialement,
Yan
Comme dans l’énoncé de votre question le suggère, il n’y a pas de véritable « norme » ou moyenne, ou bien celle-ci s’accompagne d’un écart type important. En LASIK il est banal de retourner travailler à J1, mais certainement pas avec une vision tout à fait définitive; en général, persiste une petite brume qui s’estompe dans les jours suivants. La sensation d’une gêne sur écran est multifactorielle: sécheresse oculaire, légère sur correction initiale… Concernant la sécheresse, elle dure entre 2 semaines et plusieurs mois, selon les cas; la présence d’une sécheresse préexistante est un facteur favorisant. Les patients mettent des gouttes de moins en moins souvent au cours du premier mois et arrêtent, sauf de temps en temps le matin au réveil (moment où une sensation de sécheresse résiduelle peut être observée ultérieurement). La correction peut varier légèrement au cours des 3 ou 4 premières semaines pour la myopie, mais au delà (jusqu’à 3 mois ou plus) pour l’hypermétropie.
Bonjour, la récupération visuelle après une opération Lasik est rapide mais dépend des gens. J’aimerais avoir des chiffres plus précis (en moyenne bien sûr, pour un patient jeune en bonne santé) concernant :
1) Le temps avant une reprise de la vue totale, donc qui permet de lire et de regarder un écran des heures d’affilée sans fatigue (enfin, pas plus qu’avec des lunettes ou lentilles)
2) la durée durant laquelle on ressent le besoin de mettre des gouttes contre la sécheresse oculaire : au bout de combien de temps les abandonne-t-on complètement ?
Encore une fois je sais que tout cela est très variable en fonction des individus, mais j’aimerais connaître la moyenne statistique plutôt que des intervalles qui vont de quelques heures à plusieurs mois.
Vous présentez certainement une hypermétropie légère qui était latente, avant d’être décompensée par la presbytie. Le LASIK est possible sous réserve que le bilan préopératoire soit favorable. Il faut toutefois contrôler votre angoisse et la claustrophobie pour que vous puissiez bénéficier d’une intervention dans les meilleures conditions.
bjr, j’ai 55 ans et je porte des lunettes depuis l’âge de 42 ans alors qu’avant j’avais une excellente vue ! Depuis, avec le travail sur ordinateur et l’âge bien sûr, j’ai vu ma vue baisser, et actuellement je porte des lunettes car je vois flou quand je regarde au loin, je dois porter mes lunettes pour lire et regarder la télé car les visages (même à 3 ou 4 m ne sont plus nets)
Je dois préciser que je suis une personne très angoisée, stressée et je suis chlostrophobe donc est-ce que cette technique pourrait être adaptée pour moi ou pas ? Et est-ce que ça peut faire mal ?
Merci de votre réponse !
Bonjour
Femme Age 45 ans
Correction + 3.00 oeil gauche et + 3.00 oeil droit (hypermétrope)
Presbytie +1.50
Puis je me faire opérer et espérer de me passer de mes lunettes à vie ?
Merci pour votre réponse
Avec les lasers modernes, le risque de régression est faible pour une myopie de -4D. Si le LASIK est possible, vous pouvez exiger la réalisation de cette technique ou prendre un autre avis. Si vos cornées sont trop fines, ou irrégulières, il est alors préférable d’opter pour la PKR (laser de surface).
Bonjour
Myope -4 à chaque oeil et éligible aux pkr et lasik mn ophtalmo preconise la pkr mais j’ai lu qu ‘il y avait un risque de regression de la vue avec cette technique
La technique de PKR (laser de surface) paraît plus indiquée en cas de KR, car la réalisation du capot de LASIK peut être rendue difficile, et à l’origine de complications, en cas de kératotomie radiaire réalisée dans le passé.
Bonjour,
J’ai été opérée (regrettable avec le recul) pour myopie d’un enfant keratotomie radiaire (diamant) en 1980. Multiples inscisions aux 2 yeux. 15 ans sans lunettes, puis lunettes pour astigmatisme.. myopie et presbytie avec le temps. Aujourd’hui je ma vue baisse très rapidement, à chaque contrôle, mon ophtalmologue me conseille les lentilles sclérales mais même avec ce type de correction, ce n’est pas suffisant (surtout l’œil gauche).
Pensez-vous que la technique du Lasik peut stabiliser ma vue en sachant que la cornée à ete bien abîmée par les incisions?
Je vous remercie pour votre réponse.
Bien à vous,
Catherine
Effectivement la chirurgie de la presbytie en LASIK occasionne, chez les patients emmétropes (qui voient très bien de loin sans lunettes), une réduction de la qualité de la vision de loin. C’est pour cela que l’on réserve souvent cette intervention sur l’oeil non directeur: opération de monovision.
Bonjour ,
extraordinaire technique; merci pour ces explications très claires.
Cependant un rien m’interpelle: supposons un patient qui voit bien de loin sans correction, mais que l’âge a rendu presbyte.
La sculpture de sa stroma va donc lui rendre la vison de près .
Mais que deviendra sa vue de loin ? ne va-t-elle pas se dégrader ?
quelque chose a dû m’échapper à la lecture. Pourriez vous m’expliquer s’il vous plait ?
merci d’avance pour votre réponse.
bien cordialement
jacques
Je vous remercie infiniment pour votre réponse et pour l’attention réservée en général aux commentaires malgré vos nombreuses occupations ; ceci dit ,si vous pouvez me réponde sur 2 petites questions , je vous en serai très reconnaissante! :
1/ à quelle vitesse évolue la myopie maladie? et de quels facteurs dépend t-elle??
2/ ya t-il une autre technique dans mon cas pouvant me faire gagner quelques fractions en correction??
Et je reste toujours optimiste
Merci à vous
Parmi la liste des affections oculaires que vous citez, le kératocône (même stabilisé) est une contre indication au LASIK. La présence d’une maculopathie myopique n’est également pas une condition favorable pour la chirurgie réfractive en général.
Bonjour et merci pour ces informations sur la technique Lasik.
Je voudrai savoir SVP si cette technique est autorisée ou contre indiquée dans mon cas à savoir :
-Femme âgée : 51ans
-keratocone ODG stabilisé
-myopie (forte ) maladie
-maculopathie myopique ODG
-glaucome ODG , PIO très bien contrôlée, dans les normes traitée aux collyres.
-cataracte ODG opérée en 2015 -2016
-cataracte secondaire opérée jeudi 26/7/2018
Merci pour votre réponse
Bien à vous
Tout dépend de l’emcombrement de la pièce servant à immobiliser l’oeil, car celle-ci varie en fonction des lasers femtosecondes utilisés. Il arrive parfois (c’est toutefois assez rare) que l’intervention par laser femtoseconde soit impossible en raison d’une conformation orbitaire particulière. Vous pouvez prendre un autre avis auprès d’un chirurgien utilisant un autre type de laser femtoseconde.
Bonsoir,
Je devaja subir une operation au lasik, toutefois après de multiples essais le chirurgien n’est pas parvenu à placer l’écarteur (une sorte de ventouse) car mes yeux sont « trop enfoncés ».
Selon le chirurgien seule la PKR peut donc être utilisée maintenant.
Ma question est la suivante : un autre écarteur ne peur il pas être utilisé pour réaliser le lasik?
Merci
Hugo
Le LASIK peut être envisagé à la cinquantaine, mais il faut effectuer un bilan préopératoire détaillé permettant d’évaluer avec précision les possibilités de correction totale (épaisseur cornéenne), l’état de la surface oculaire (sécheresse, plus fréquente à cette âge, en particulier chez la femme), et surtout la transparence du cristallin; la présence d’une cataracte débutante (plus fréquente chez les myopes forts) pourrait compromettre la réalisation d’un LASIK et justifier la réalisation d’une chirurgie du cristallin avec pose d’un implant permettant la réduction de la myopie.
Le lasik est-il recommandé pour un fort myope de 50 ans .merci
La chirurgie réfractive n’est autorisée que pour les adultes (après 18 ans). La correction en lunettes (puis lentilles à l’adolescence), est certainement la meilleure solution de correction à envisager pour l’instant.
Svp mes deux enfants âgés de 11 ans et 6 ans souffrent de l’hypermétropie. Est-ce qu ils peuvent être opérés?
Une intervention est certainement possible, car si le bilan ne révèle pas de contre indication au LASIK, les risques encourus avec cette technique sont aujourd’hui infimes, en particulier les risques de subir une perte significative de la fonction visuelle. Certains effets indésirables peuvent survenir en post opératoire, mais il est également intéressant de considérer les risques liés au port prolongé de lentilles de contact (risque infectieux en particulier).
Bonjour,
Bonjour,
Je souhaiterais me faire opérer de la myopie car je ne supporte plus mes lentilles.
J’ai 39 ans et ma vue est stabilisée. Mon souci est que mon œil droit est amblyope suite à un strabisme quand j’étais enfant. J’ai entre 1 et 2/10eme sur cet œil droit.
Mon œil gauche n.a pas une myopie très importante.
Voici mes corrections OG -2,25 et OD +1,25
Les examens montrent que je n’ai aucune contre-indication au Lasik, mais je suis angoissée car je n’ai « qu’un œil »….
Pensez-vous que je pourrais me faire opérer?
Merci pour votre réponse.
Je suis reconnaissante de votre expertise et de votre article concernant le lasik. Vous avez réussi à couvrir tous les aspects de ce sujet en plein détails. C’est une décision importante à prendre alors c’est utile que je sois au courant de cette technique de l’opération. C’est très intéressant que le volet cornéen soit découpé et repositionne pendant cette opération. Merci de ce partage !
Les avantages procurés par le laser femtoseconde ne concernent pas tant la sécheresse oculaire (qui est liée à la création d’un capot et la dénervation qui en découle, pas la manière dont le capot est découpé), que la sécurité et la précision de la découpe.
Bonjour,
je me fais bientôt opérer de la myopie par LASIK et a priori, l’établissement ne possède pas de laser Femtoseconde mais seulement d’un microkératotome.
Ayant déjà les yeux secs suite à au port de lentilles que j’ai arrêté depuis plusieurs années déjà ; devrais je plutôt choisir un établissement possédant la technique plus moderne pour la réalisation du capot cornéen ?
Je vous remercie de votre réponse.
Marie
L’un des avantages du LASIK est de permettre d’effectuer des retouches simples, par la même technique, en resoulevant le capot (il n’est pas besoin de redécouper). Il convient simplement de vérifier que l’épaisseur résiduelle de votre cornée est suffisante pour cela. Une mesure en OCT permettra d’apprécier l’épaisseur du mur postérieur résiduel (partie profonde de la cornée, derrière le capot de LASIK). Le correction de la dioptrie revenue devrait consommer moins de 15 microns de tissu cornéen. Les suites opératoires sont très semblables à celles du LASIK initial.
J’ai été opérée de LASIK en 2008, avec le laser femtoseconde, pour une myopie d’environ 6 D à droite et 7 D à gauche. J’avais 23 ans, et peut être ce n’était pas encore stable, aujourd’hui j’ai une dioptrie à gauche qui est revenue. Est il possible de réopérer en LASIK?
Les corps flottants (« mouches volantes », « myodésopsies ») sont souvent associés à la présence d’une myopie. Ils sont liés à la présence d’opacités dans le vitré, qui est un gel qui remplit l’oeil. Le LASIK concerne la cornée (réalisation d’un volet et photoablation intra stromale). Il n’accentue pas la présence de corps flottants, et ceux ci ne contre indiquent pas du tout la correction de la myopie en LASIK.
Merci pour cette page très complète sur le LASIK. Je voulais savoir si la présence de corps flottant gêne la réalisation ou les résultats de cette intervention.
[…] LASIK (découpe de capot) […]
[…] LASIK (découpe de capot) […]
[…] LASIK (avec découpe de capot) […]
[…] LASIK (avec découpe de capot) […]